La esquizofrenia es una condición que puede ser diagnosticada por un psiquiatra. Es una enfermedad mental en la que las personas pueden ver, oír o creer cosas que no son reales. Puede ser un gran problema para las personas que la padecen. Algunas enfermedades mentales similares son el trastorno esquizotípico de la personalidad, el trastorno esquizoafectivo y el trastorno esquizoide de la personalidad.
Es una afección relativamente común que afecta a una de cada 200 personas. No es infecciosa en modo alguno. Existe el peligro de que el enfermo se autolesione. Su causa no se conoce con exactitud. Muy a menudo aparece por primera vez en la adolescencia, cuando el enfermo atraviesa la pubertad. No tiene cura, pero existe un tratamiento que puede ayudar a la mayoría de los enfermos.
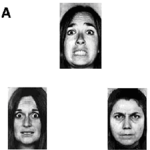
Las personas que padecen este trastorno no suelen comportarse como la mayoría de la gente con los demás. También es posible que no sepan lo que es real (esto se llama psicosis). Algunos signos comunes son las creencias extrañas, el pensamiento y el lenguaje poco claros o confusos, las alucinaciones (como oír voces que no existen), la escasa interacción con los demás, la menor expresión de los sentimientos y no hacer muchas cosas. También es posible que no se preocupen por muchas cosas.
La esquizofrenia es una enfermedad crónica. A partir de 2021, no hay cura, pero una combinación de una terapia y ciertos medicamentos puede permitir a la mayoría de las personas que la padecen llevar una vida normal.
Qué es la esquizofrenia
La esquizofrenia es un trastorno mental serio que afecta la forma en que una persona piensa, siente y se comporta. No significa tener «múltiples personalidades»; se caracteriza por alteraciones en la percepción de la realidad, el pensamiento y la motivación. Aunque suele empezar en la adolescencia o en la adultez temprana, puede presentarse a cualquier edad.
Síntomas
Los síntomas suelen agruparse en tres categorías principales:
- Síntomas positivos (añaden experiencias): delirios (creencias firmes que no se basan en la realidad), alucinaciones (oír, ver o sentir cosas que no existen), pensamiento desorganizado y conducta desorganizada.
- Síntomas negativos (pérdida o disminución de funciones): expresión emocional reducida (afecto plano), pérdida de interés en actividades, dificultad para iniciar y mantener actividades (abotamiento, avolición), pobreza del habla (alogia) y retraimiento social.
- Síntomas cognitivos: problemas de atención, memoria de trabajo y funciones ejecutivas (planificación y toma de decisiones).
Los síntomas pueden variar en intensidad y en el tiempo: algunas personas tienen episodios agudos seguidos de períodos de mejoría, mientras que otras mantienen síntomas persistentes. También puede haber síntomas afectivos (depresión, ansiedad) y riesgo de autolesiones o suicidio, por lo que la evaluación y el tratamiento tempranos son muy importantes.
Causas y factores de riesgo
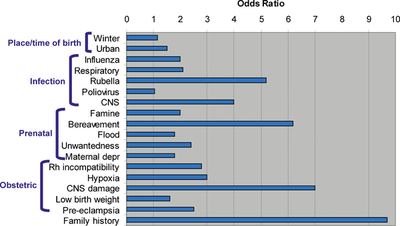
La causa exacta de la esquizofrenia no se conoce; es multifactorial. Entre los factores que aumentan el riesgo se incluyen:
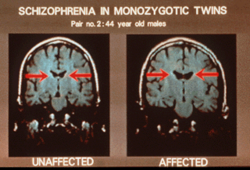
- Genética: tener antecedentes familiares incrementa el riesgo, aunque no determina que alguien desarrolle la enfermedad por sí solo.
- Factores neurobiológicos: alteraciones en neurotransmisores (por ejemplo, dopamina y glutamato) y en la estructura y función cerebral.
- Factores prenatales y perinatales: infecciones durante el embarazo, desnutrición materna, complicaciones en el parto.
- Ambiente y estrés: experiencias traumáticas, estrés intenso o exposición a entornos sociales adversos pueden precipitar la aparición en personas vulnerables.
- Uso de sustancias: consumo de cannabis, anfetaminas u otras drogas estimulantes puede aumentar el riesgo o desencadenar episodios psicóticos en personas con predisposición.
Diagnóstico
El diagnóstico lo realiza un profesional de salud mental (habitualmente un psiquiatra) mediante una evaluación clínica completa que incluye entrevista, exploración del estado mental y revisión de la historia personal y familiar. Es importante descartar causas médicas o farmacológicas que puedan producir síntomas similares (infecciones, desequilibrios metabólicos, efectos de sustancias, etc.).
Los criterios diagnósticos (según manuales como el DSM-5) incluyen la presencia de síntomas psicóticos durante un período mínimo y el impacto en el funcionamiento social o laboral. En algunos casos se solicitan pruebas complementarias (análisis de sangre, pruebas neurológicas, neuroimagen) para excluir otras causas.
Tratamiento
El tratamiento es multidisciplinario y se adapta a las necesidades de cada persona. Sus objetivos son reducir los síntomas, prevenir recaídas y mejorar la calidad de vida y la autonomía.
- Medicamentos: antipsicóticos (típicos y atípicos) que ayudan a controlar delirios, alucinaciones y pensamiento desorganizado. Existen formulaciones orales y de acción prolongada (inyectables) para mejorar la adherencia. Es vital monitorizar efectos secundarios (movimientos involuntarios, sedación, alteraciones metabólicas) y el seguimiento médico.
- Intervenciones psicosociales: terapia psicológica (por ejemplo, terapia cognitivo-conductual adaptada a la psicosis), psicoeducación para la persona y la familia, rehabilitación psicosocial, entrenamiento en habilidades sociales y laborales y programas de intervención temprana.
- Apoyo comunitario: servicios de salud mental comunitarios, apoyo en vivienda, empleo y educación, grupos de apoyo y casos de gestión (case management).
- Prevención y manejo de comorbilidades: tratamiento de depresión, ansiedad u otras condiciones médicas; control del consumo de sustancias; seguimiento de la salud física (peso, glucemia, lípidos).
- Intervención en crisis: en episodios agudos puede requerirse hospitalización para garantizar seguridad y estabilización.
Pronóstico y convivencia
El curso de la esquizofrenia es variable. Con tratamiento temprano y continuo muchas personas reducen los síntomas, recuperan funciones y llevan una vida satisfactoria. Algunas necesitarán apoyo prolongado. Factores asociados a mejor pronóstico incluyen inicio más tardío, mejor funcionamiento social previo, respuesta rápida al tratamiento y redes de apoyo familiares o sociales.
Qué pueden hacer los familiares y allegados
- Informarse sobre la enfermedad para comprender los síntomas y evitar juicios.
- Ofrecer apoyo práctico y emocional, animar a seguir el tratamiento y acudir a consultas.
- Evitar discutir sobre las creencias delirantes en términos confrontativos; mantener la calma, escuchar y garantizar la seguridad.
- Buscar ayuda profesional ante signos de empeoramiento o riesgo de daño.
Cuándo pedir ayuda urgente
Contacte con servicios de emergencia o con el médico si la persona presenta:
- Ideas o planes de hacerse daño o suicidarse.
- Conducta violenta o riesgo claro para otras personas.
- Confusión extrema, incapacidad para cuidar de sí misma o desorientación severa.
Mensaje clave: la esquizofrenia es una enfermedad seria pero tratable. El diagnóstico y tratamiento precoz, la adhesión a las intervenciones médicas y psicosociales, y el apoyo social y familiar mejoran mucho las posibilidades de una vida plena.