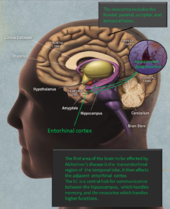
La enfermedad de Alzheimer (EA) es una enfermedad cerebral que destruye lentamente las células del cerebro. Por el momento, no hay cura para la enfermedad de Alzheimer. Con el tiempo, los diferentes síntomas de la enfermedad se hacen más marcados. Muchas personas mueren a causa de la enfermedad de Alzheimer. La enfermedad afecta a diferentes partes del cerebro, pero tiene sus peores efectos en las áreas del cerebro que controlan la memoria, el lenguaje y las habilidades de pensamiento. La enfermedad de Alzheimer es la forma más común de demencia senil y representa hasta el 70% de los casos.
Los síntomas clínicos de la EA suelen aparecer después de los 65 años, pero los cambios en el cerebro que no provocan síntomas y que son causados por el Alzheimer, pueden comenzar años o, en algunos casos, décadas antes. Aunque los síntomas de la EA comienzan en personas mayores, no es una parte normal del envejecimiento.
En este momento no existe una cura para el Alzheimer, pero hay tratamientos que pueden ayudar a algunos pacientes con los signos y síntomas para que no les afecten tanto. También hay tratamientos que ralentizan la enfermedad para que el daño al cerebro no se produzca tan rápidamente. También hay ciertos hábitos personales que la gente puede aprender y que pueden ayudar a retrasar la aparición de la enfermedad.
Aunque todavía no se sabe con exactitud cuál es la causa de la enfermedad de Alzheimer, hay una serie de factores de riesgo que pueden hacer que una persona sea más propensa a padecerla. Algunos de estos factores de riesgo son genéticos; se han encontrado cambios en cuatro genes diferentes que aumentan el riesgo.
El riesgo actual de que una persona de 65 años contraiga la enfermedad de Alzheimer a lo largo de su vida se estima en un 10,5%. Es la sexta causa de muerte en los Estados Unidos y provoca unas 83.500 muertes al año. En 2007, había más de 26,6 millones de personas en todo el mundo afectadas por la EA.
La enfermedad de Alzheimer debe su nombre a Alois Alzheimer, un psiquiatra y neuropatólogo alemán que describió por primera vez la enfermedad tras estudiar el caso de una mujer de mediana edad, Auguste Deter, que era paciente en un hospital de Frankfurt, Alemania, en 1906. La enfermedad fue bautizada como enfermedad de Alzheimer en 1910 por el Dr. Emil Kraepelin, un colaborador de Alzheimer.
¿Qué ocurre en el cerebro?
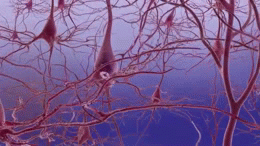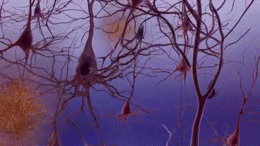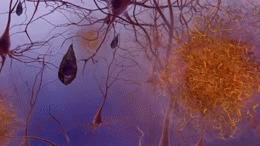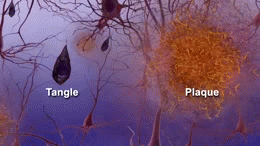
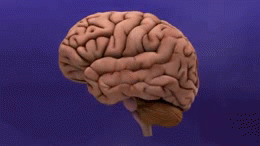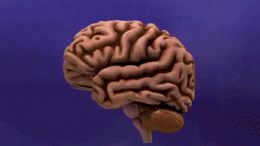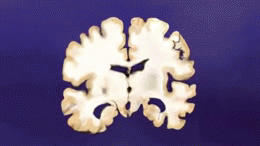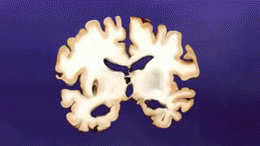
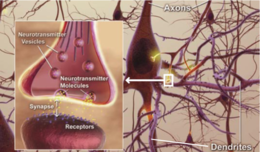
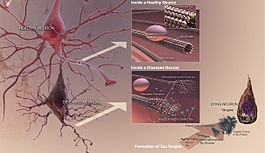
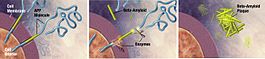
En la enfermedad de Alzheimer se producen cambios patológicos que dañan y destruyen las células nerviosas (neuronas) y sus conexiones. Entre los hallazgos más característicos están:
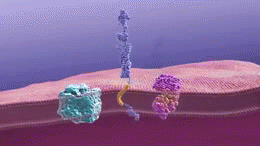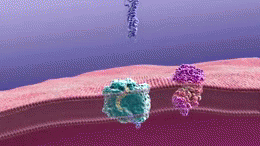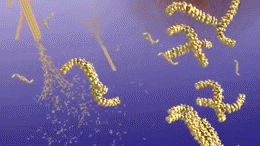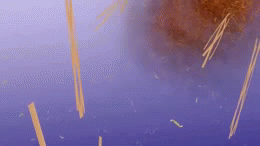
- Acumulación de placas de beta-amiloide: depósitos fuera de las neuronas que interrumpen la comunicación entre células.
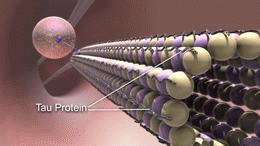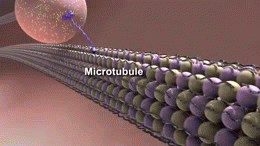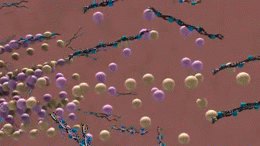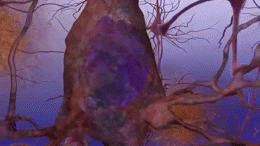
- Tanglulos neurofibrilares formados por la proteína tau anormal en el interior de las neuronas, que alteran el transporte celular y conducen a la muerte neuronal.
- Inflamación y pérdida sináptica, además de reducción del volumen cerebral en áreas relacionadas con la memoria y el pensamiento.
Síntomas comunes
Los síntomas suelen aparecer de forma gradual y empeorar con el tiempo. Pueden incluir:
- Pérdida de memoria que interfiere con la vida diaria: olvido de eventos recientes, repetición de preguntas, dificultad para aprender información nueva.
- Dificultades del lenguaje: problemas para encontrar palabras, nombrar objetos o seguir conversaciones.
- Desorientación en tiempo y espacio (perderse en lugares conocidos).
- Alteración del pensamiento y del juicio: dificultad para planificar, resolver problemas o realizar tareas cotidianas.
- Cambios de conducta y ánimo: apatía, depresión, ansiedad, irritabilidad, agitación, conductas repetitivas o desinhibición.
- Problemas perceptivos o visuoespaciales: dificultad para juzgar distancias, reconocer caras u objetos.
- En fases avanzadas: pérdida de la capacidad para comunicarse, dependencia para las actividades básicas y problemas motores o de deglución.
Causas y factores de riesgo
La causa exacta del Alzheimer no se conoce del todo, pero influyen factores múltiples:
- Edad: el riesgo aumenta con la edad; la mayoría de los casos aparecen después de los 65 años.
- Genética: existen formas familiares tempranas vinculadas a mutaciones en genes como APP, PSEN1 y PSEN2, y variantes de riesgo (por ejemplo, APOE ε4) que aumentan la probabilidad de desarrollar la enfermedad.
- Factores vasculares: hipertensión, diabetes, hiperlipidemia y tabaquismo aumentan el riesgo; cuidar la salud cardiovascular reduce el riesgo.
- Estilo de vida y entorno: baja actividad física, aislamiento social, inactividad mental y mala dieta se asocian a mayor riesgo.
- Lesiones craneoencefálicas graves o repetidas y pérdida auditiva no tratada también se relacionan con un mayor riesgo.
Diagnóstico
El diagnóstico combina evaluación clínica, pruebas cognitivas y, en algunos casos, pruebas complementarias:
- Entrevista médica y evaluación neuropsicológica para valorar la memoria, lenguaje, atención y funciones ejecutivas.
- Análisis de sangre para descartar causas reversibles de deterioro (hipotiroidismo, deficiencias vitamínicas, infección, etc.).
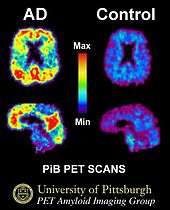
- Neuroimagen (TC o RM) para valorar atrofia cerebral y excluir otras enfermedades; PET y biomarcadores en líquido cefalorraquídeo (beta-amiloide, tau) pueden apoyar el diagnóstico en centros especializados.
- El diagnóstico definitivo de certeza todavía se realiza por examen neuropatológico post mortem, pero los avances en biomarcadores permiten mayor precisión en vida.
Tratamiento
No existe una cura, pero hay intervenciones que pueden mejorar síntomas o ralentizar la progresión en algunos pacientes. El tratamiento suele ser multidisciplinario:
- Medicamentos para los síntomas cognitivos:
- Inhibidores de la colinesterasa (donepezilo, rivastigmina, galantamina): pueden mejorar la memoria y la función global en fases leves a moderadas.
- Memantina: útil en fases moderadas a graves, a menudo en combinación con un inhibidor de la colinesterasa.
- Tratamientos dirigidos a las proteínas acumuladas: en los últimos años se han desarrollado anticuerpos monoclonales contra la beta-amiloide (por ejemplo, aducanumab o lecanemab), que en algunos estudios han mostrado reducción de placas y un leve desaceleramiento del declive cognitivo en determinados pacientes. Estas terapias han suscitado debate por su efecto clínico modesto, riesgos (como edema cerebral) y criterios estrictos de uso; la investigación continúa y la indicación depende del país y del caso clínico.
- Manejo de síntomas conductuales y psicológicos: intervenciones no farmacológicas (psicoeducación, terapia ocupacional, técnicas de reorientación) son la primera línea; cuando es necesario, se usan fármacos con precaución para ansiedad, depresión, insomnio o agitación.
- Soporte y cuidados: fisioterapia, logopedia, adaptación del entorno y programas de estimulación cognitiva ayudan a mantener la autonomía y la calidad de vida.
- Participación en ensayos clínicos: los pacientes y familiares pueden valorar la inclusión en estudios que prueban nuevas terapias.
Prevención y medidas para reducir el riesgo
Aunque no existe una prevención garantizada, numerosas medidas reducen el riesgo o retrasan la aparición:
- Control de factores cardiovasculares: tratar hipertensión, diabetes, obesidad y colesterol.
- Actividad física regular: ejercicio aeróbico y fortalecimiento muscular está asociado a menor riesgo.
- Dieta saludable: dieta mediterránea o DASH, rica en frutas, verduras, pescado, aceite de oliva y baja en grasas saturadas.
- Estimulación cognitiva y educación continua: aprendizaje, lectura, juegos que ejerciten la memoria y el razonamiento.
- Vida social activa: mantener relaciones sociales y actividades comunitarias.
- Buena higiene del sueño: tratar trastornos del sueño y evitar la privación crónica de sueño.
- Evitar el tabaco y limitar el alcohol, y tratar la pérdida auditiva.
Pronóstico y cuidados para familiares
La EA es progresiva: la velocidad de declive varía entre personas. La esperanza de vida tras el diagnóstico suele ser de varios años (por ejemplo, 4–8 años de media), pero puede ser mayor o menor según la edad de inicio, comorbilidades y cuidados recibidos. El apoyo a cuidadores es esencial: educación sobre la enfermedad, planificación legal y financiera, y acceso a recursos (grupos de apoyo, servicios de atención domiciliaria, centros de día) reducen la carga familiar y mejoran la atención.
Cuándo consultar al médico
Debe solicitarse valoración médica si se observan:
- Pérdidas de memoria que afectan a la vida cotidiana (olvidos frecuentes, repetición de preguntas).
- Dificultad progresiva para realizar actividades habituales, cambios bruscos de personalidad o desorientación.
- Síntomas que preocupen al propio paciente o a sus familiares.
Un diagnóstico precoz permite planificar cuidados, tratar causas reversibles, controlar factores de riesgo y, cuando procede, acceder a terapias y ensayos clínicos.
La investigación continúa avanzando en la comprensión de las causas, el desarrollo de biomarcadores más precisos y tratamientos que puedan frenar o prevenir la enfermedad. Mientras tanto, las medidas de estilo de vida y la atención multidisciplinaria son la base para mejorar la calidad de vida de las personas afectadas y sus familias.

-MRI.png)