La malaria (también llamada paludismo) es una enfermedad infecciosa causada por un parásito del género Plasmodium que se transmite fundamentalmente por la picadura de un mosquito infectado. La infección aparece cuando el parásito entra en la sangre y se multiplica en el organismo. Históricamente la malaria causó cifras muy altas de casos y muertes; por ejemplo, en la India los programas de control empezados en la década de 1950 redujeron drásticamente la carga de la enfermedad en los años 60, aunque la transmisión reapareció en años posteriores debido a varios factores, incluidos el aumento de la resistencia de los mosquitos a insecticidas y cambios en los programas de control.
Agente causante y especies
El parásito que provoca la malaria es un protozoo unicelular del género Plasmodium. Entre las especies que infectan con más frecuencia a las personas se encuentran P. falciparum, P. vivax, P. malariae y P. ovale. También existe P. knowlesi, un parásito de primates que puede causar infecciones humanas en determinadas zonas. Los protozoos son organismos con una sola célula, pero no son bacterias, que son más pequeñas y de estructura más simple.
Transmisión
La transmisión más habitual se produce por la picadura de mosquitos hembra del género Anopheles, que son los principales vectores del Plasmodium. En el texto original figura también Culex Archivado 2019-02-28 en la Wayback Machine: conviene aclarar que, en general, Culex no es vector habitual de malaria humana (sí puede transmitir otras enfermedades), mientras que los mosquitos Anopheles son los responsables de la mayoría de las infecciones humanas.
Otras vías menos frecuentes de transmisión incluyen la transmisión materno-fetal (cuando la madre infectada transmite el parásito al feto), la transmisión por transfusión de sangre, el uso compartido de agujas contaminadas o, en raros casos, trasplantes de órganos. Sólo la hembra del mosquito pica para obtener proteínas necesarias para la puesta de huevos; los machos se alimentan de néctar.
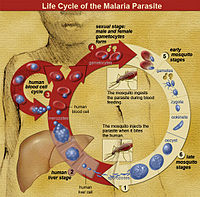
Ciclo biológico (resumen)
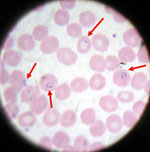
Tras la picadura de un mosquito infectado, los esporozoítos del Plasmodium llegan al hígado, donde invaden hepatocitos y se multiplican (fase hepática). En algunas especies (principalmente P. vivax y P. ovale) pueden permanecer formas latentes llamadas hipnozoítos, que provocan recaídas semanas o meses después. Posteriormente los parásitos salen al torrente sanguíneo e invaden los glóbulos rojos (fase eritrocitaria), provocando los síntomas clínicos y facilitando que un mosquito que pique a esa persona se infecte y continúe el ciclo.
Síntomas y signos
Los síntomas pueden aparecer entre unos días y varias semanas después de la infección, según la especie y la inmunidad de la persona. Los signos y síntomas más frecuentes son:
- Fiebre intermitente, escalofríos y sudoración profusa.
- Malestar general, cefalea, dolores musculares y fatiga.
- Náuseas, vómitos, diarrea.
- Anemia y esplenomegalia (aumento del tamaño del bazo) en infecciones repetidas o crónicas.
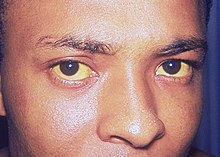
La malaria grave, más asociada a P. falciparum, puede manifestarse como malaria cerebral (confusión, convulsiones, coma), insuficiencia respiratoria, insuficiencia renal, hipoglucemia, shock, coagulación intravascular diseminada y anemia severa. La malaria grave es una emergencia médica y puede ser mortal si no se trata con rapidez.
Diagnóstico
El diagnóstico definitivo se establece demostrando el parásito en sangre. Las pruebas habituales son:
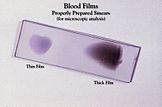
- Examen microscópico de frotis de sangre (gota gruesa y extendido): sigue siendo el estándar de referencia en muchos lugares.
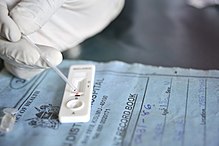
- Pruebas rápidas (RDTs) que detectan antígenos del parásito: útiles cuando no hay microscopía disponible.
- Reacción en cadena de la polimerasa (PCR): más sensible y específica, utilizada en laboratorios de referencia o para investigación.
Tratamiento
El tratamiento depende de la especie de Plasmodium, la gravedad de la enfermedad y la región (por resistencias). Para la malaria por P. falciparum no complicada, la recomendación general es el uso de terapias combinadas basadas en artemisinina (ACTs). En casos de malaria grave se requiere tratamiento parenteral (intravenoso o intramuscular) y hospitalización.
En infecciones por P. vivax y P. ovale es necesario administrar, además del tratamiento agudo, un fármaco radical que elimine los hipnozoítos hepáticos (por ejemplo, primaquina o tafenoquina) para prevenir recaídas; antes de emplear primaquina o tafenoquina es imprescindible evaluar el estado de la enzima G6PD por riesgo de hemólisis en deficientes.
El manejo también incluye control de la fiebre, hidratación y tratamiento de complicaciones. Es fundamental iniciar el tratamiento lo antes posible para reducir la morbilidad y la mortalidad.
Prevención y control
Las medidas de prevención se dirigen a reducir las picaduras de mosquitos y a controlar la población vectorial, así como a proteger a los viajeros y grupos vulnerables (niños pequeños, embarazadas):
- Uso de mosquiteros tratados con insecticida (ITNs) y camas con mosquitero.
- Rociado intradomiciliario con insecticidas (IRS) en áreas endémicas.
- Control de criaderos y manejo ambiental para reducir la reproducción de mosquitos.
- Quimioprofilaxis para viajeros a zonas con transmisión (fármacos como atovacuona-proguanil, mefloquina, doxiciclina u otros según las recomendaciones locales y el perfil del viajero).
- Prevención en embarazadas mediante tratamiento profiláctico según las directrices locales y control antenatal.
- Diagnóstico y tratamiento efectivos y rápidos de los casos para interrumpir la transmisión.
El control se complica por la aparición de resistencia: los mosquitos pueden desarrollar resistencia a insecticidas y los parásitos pueden mostrar resistencia a antimaláricos (por ejemplo, resistencia a la cloroquina y señales de resistencia parcial a la artemisinina en algunas regiones), por lo que las estrategias deben adaptarse continuamente.
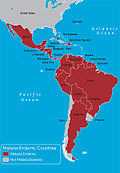
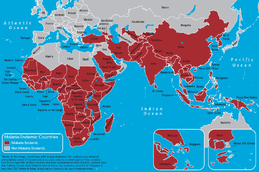
Epidemiología y carga global
La malaria es endémica en muchas zonas tropicales y subtropicales y representa uno de los principales problemas de salud pública en varios países. Las estimaciones de incidencia y mortalidad varían con el tiempo y según las fuentes; históricamente, la mayor carga de muertes por malaria se concentra en África subsahariana, especialmente en niños menores de cinco años. Los programas nacionales de control (como los citados en la India) han logrado reducciones importantes, pero la enfermedad persiste en proporciones endémicas o subendémicas en gran parte del mundo por factores epidemiológicos, ecológicos, sociales y económicos.
Qué hacer si sospecha malaria
- Acudir a un centro de salud si aparece fiebre después de viajar a una zona endémica.
- No automedicarse: el diagnóstico y el tratamiento adecuados deben guiarse por pruebas y por recomendaciones locales.
- En caso de signos de gravedad (alteración del estado de consciencia, respiración dificultosa, vómitos persistentes, convulsiones, hemorragias, coloración anormal de la orina), solicitar atención urgente.
La lucha contra la malaria combina vigilancia epidemiológica, diagnóstico y tratamiento eficaces, intervenciones de control vectorial, educación sanitaria y, en algunas regiones, medidas de prevención dirigidas a viajeros y poblaciones vulnerables. Mantener el acceso a herramientas diagnósticas y terapéuticas actualizadas y adaptar las políticas ante la aparición de resistencias son claves para reducir la carga de esta enfermedad.