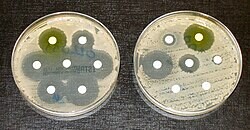
Los antibióticos son medicamentos que matan o inhiben el crecimiento de ciertos tipos de bacterias. Con el tiempo, esas bacterias pueden cambiar y desarrollar mecanismos que les permiten sobrevivir a los antibióticos: a esto se le llama resistencia a los antibióticos. La resistencia es uno de los problemas más graves a los que se enfrentan la cirugía y la medicina modernas, porque puede convertir infecciones fácilmente tratables en afecciones graves o mortales. También es uno de los ejemplos más claros de la evolución en acción.
¿Por qué y cómo aparece la resistencia?
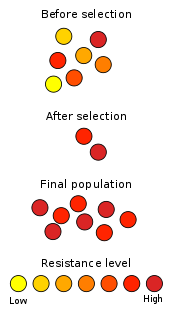
La resistencia surge por selección natural: cuando una población bacteriana se expone a un antibiótico, las bacterias sensibles mueren y las que por azar presentan mutaciones o genes de resistencia sobreviven y se multiplican. Además de las mutaciones, las bacterias pueden intercambiar genes entre sí (por ejemplo, mediante plásmidos), lo que acelera la propagación de la resistencia.
Mecanismos comunes de resistencia
- Inactivación del antibiótico: la bacteria produce enzimas que destruyen o modifican el fármaco.
- Modificación del blanco: el objetivo del antibiótico dentro de la bacteria cambia y ya no es eficaz.
- Bombas de expulsión: proteínas que expulsan el antibiótico fuera de la célula.
- Reducción de la permeabilidad: cambios en la membrana que impiden que el antibiótico entre.
Causas principales impulsadas por la actividad humana
- Uso excesivo e inapropiado en humanos: tomar antibióticos para infecciones virales (por ejemplo, resfriados), automedicación o no completar el tratamiento favorece la selección de cepas resistentes.
- Uso en agricultura y ganadería: administración profiláctica o como promotores del crecimiento en animales contribuye a la difusión de bacterias resistentes que pueden pasar al ser humano.
- Falta de diagnóstico rápido: sin pruebas que distingan si una infección es bacteriana, se tiende a prescribir antibióticos por precaución.
- Higiene y control de infecciones insuficientes: en hospitales y comunidades, esto facilita la transmisión de bacterias resistentes.
- Disponibilidad desigual de medicamentos: en algunos lugares hay acceso limitado a antibióticos adecuados o hay medicamentos de baja calidad que favorecen la resistencia.
Consecuencias para la salud y la sociedad
- Mayor mortalidad y morbilidad por infecciones que antes eran tratables.
- Procedimientos médicos de riesgo (cirugía, quimioterapia, trasplantes) más peligrosos sin antibióticos eficaces.
- Costes sanitarios y económicos más altos por estancias hospitalarias prolongadas, tratamientos complejos y pérdida de productividad.
- Rápida propagación global: la resistencia puede diseminarse entre países por viajes y comercio.
Desafíos en el desarrollo de nuevos antibióticos
La aparición de nuevos medicamentos no ha mantenido el ritmo de la emergencia de resistencia. No se ha introducido una gran cantidad de nuevas clases de antibióticos en las últimas décadas, en gran parte porque el descubrimiento es científicamente difícil, los ensayos clínicos son largos y extremadamente costosos, y el retorno económico para la industria farmacéutica es limitado (los antibióticos se usan por períodos cortos y con prudencia para evitar la resistencia). Aunque se han identificado compuestos prometedores en investigación, desde su descubrimiento hasta su disponibilidad pueden pasar alrededor de ocho años o más.
Soluciones y medidas para frenar la resistencia
Abordar la resistencia requiere acciones coordinadas a nivel individual, sanitario, agrícola y gubernamental. Entre las medidas más efectivas están:
- Uso responsable (antimicrobial stewardship): prescribir antibióticos solo cuando son necesarios, elegir el antibiótico adecuado y la duración mínima eficaz.
- Mejorar el diagnóstico: desarrollar y utilizar pruebas rápidas que diferencien infecciones bacterianas de virales y determinen sensibilidad a fármacos.
- Control de infecciones: higiene de manos, limpieza hospitalaria, aislamiento de pacientes con bacterias resistentes y programas de vigilancia.
- Reducir uso en la agricultura: limitar antibióticos de importancia clínica en animales y promover prácticas de cría que reduzcan la necesidad de fármacos.
- Incentivos para I+D: mecanismos financieros (subvenciones, premios, contratos de compra garantizada) para estimular la investigación de nuevos antibióticos, vacunas y alternativas.
- Alternativas y enfoques innovadores: terapias con bacteriófagos, anticuerpos monoclonales, inhibidores de bombas de expulsión, adyuvantes que restauran la eficacia de antibióticos antiguos, y tecnologías basadas en CRISPR en investigación.
- Acción global y políticas públicas: estrategias coordinadas entre países (por ejemplo, planes de la OMS), regulación de venta y uso de antibióticos, y programas de educación pública.
Qué puedes hacer como individuo
- No pidas antibióticos si tu médico te dice que tu infección es viral.
- Sigue exactamente la pauta prescrita: dosis y duración.
- No compartas ni uses antibióticos sobrantes.
- Vacúnate y mantén buenas prácticas de higiene (lavado de manos, manipulación segura de alimentos) para prevenir infecciones.
- Apoya políticas y campañas que promuevan el uso responsable y la inversión en investigación.
Conclusión
La resistencia a los antibióticos es una amenaza creciente que pone en riesgo muchos avances médicos. Aunque el problema es complejo, existe un conjunto de medidas probadas y emergentes que, aplicadas de forma coordinada, pueden frenar su avance: uso responsable, mejoras diagnósticas, control de infecciones, cambios en la ganadería, incentivos para la investigación y compromiso global. La participación de profesionales de la salud, gobiernos, industria y la ciudadanía es esencial para preservar la eficacia de los antibióticos para las generaciones presentes y futuras.
Nota: la velocidad de aparición y propagación de la resistencia ha sido más rápida de lo que los microbiólogos inicialmente esperaban, por eso la vigilancia y la acción continuada son tan importantes.