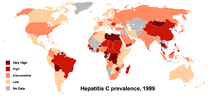
La hepatitis C es una infección que afecta principalmente al hígado. El virus de la hepatitis C (VHC) es el causante de esta enfermedad. A menudo, una persona con hepatitis C no presenta ningún síntoma (problemas de salud o signos de que tiene la enfermedad). Sin embargo, la infección crónica puede dejar cicatrices en el hígado. Muchos años de infección pueden causar cirrosis. A veces, las personas con cirrosis también tienen insuficiencia hepática o cáncer de hígado. También pueden tener las venas del esófago y del estómago muy hinchadas. La pérdida de sangre por este problema puede ser mortal.
Síntomas
La infección por VHC puede presentarse de dos formas:
- Aguda: ocurre en las semanas siguientes a la exposición. Muchas personas son asintomáticas o presentan síntomas leves y poco específicos como fatiga, fiebre, dolor abdominal, náuseas, pérdida de apetito, orina oscura y coloración amarillenta de piel y ojos (ictericia).
- Crónica: cuando el virus permanece en el organismo durante meses o años. Con el tiempo puede provocar fibrosis (cicatrización) y, en algunos casos, cirrosis, insuficiencia hepática o cáncer de hígado. La mayoría de las personas con infección crónica no notasignos hasta que la enfermedad está avanzada.
Cómo se transmite
La hepatitis C suele contagiarse por contacto de sangre a sangre (cuando la sangre de una persona con hepatitis C entra en contacto (toca o entra en) el torrente sanguíneo de otra persona). Las formas más comunes en que esto ocurre son el uso de drogas intravenosas (cuando una persona se inyecta drogas en una de sus venas, con una aguja que ya fue utilizada por una persona infectada con Hepatitis C); el equipo médico no estéril (herramientas médicas que no se limpiaron lo suficientemente bien después de ser utilizadas en una persona infectada); y las transfusiones de sangre (cuando una persona recibe sangre que proviene de una persona infectada).
Además de lo anterior, la transmisión puede darse mediante:
- Compartir material para tatuajes o piercings no esterilizado.
- Transmisión perinatal (de madre a hijo) durante el parto: el riesgo existe, aunque es relativamente limitado.
- Contacto sexual con exposición a sangre, el riesgo suele ser bajo en relaciones monógamas, pero aumenta con prácticas sexuales que pueden causar sangrado o en personas con VIH.
- Exposición ocupacional (pinchazos con aguja contaminada), aunque las medidas de seguridad reducen este riesgo.
Gracias al cribado de sangre en bancos y a prácticas sanitarias seguras, el riesgo por transfusiones y trasplantes en muchos países es hoy muy bajo.
Diagnóstico
- Prueba de anticuerpos anti‑VHC: detecta si la persona ha estado expuesta al virus. Un resultado positivo requiere confirmación.
- Prueba de ARN del VHC (PCR): confirma la infección activa y cuantifica la carga viral.
- Genotipado: en el pasado era clave para elegir el tratamiento; hoy existen fármacos pan‑genotípicos, pero el genotipo aún puede influir en decisiones terapéuticas en algunos casos.
- Evaluación del daño hepático: mediante elastografía (FibroScan), pruebas sanguíneas (por ejemplo, índice FIB‑4) o biopsia en casos concretos.
Tratamiento y pronóstico
Históricamente, los medicamentos que se utilizaban normalmente para tratar la hepatitis C se llamaban peginterferón y ribavirina, y curaban entre el 50 y el 80% de las personas tratadas. Sin embargo, en la última década el manejo de la hepatitis C ha cambiado radicalmente.
Tratamiento actual: los antivirales de acción directa (AAD o DAAs, por sus siglas en inglés) —como sofosbuvir, ledipasvir, velpatasvir, glecaprevir/pibrentasvir y otros— ofrecen tasas de curación superiores al 95% en la mayoría de los genotipos, con regímenes orales cortos (habitualmente 8–12 semanas) y efectos secundarios mucho menores que los tratamientos antiguos. Estos fármacos han convertido la hepatitis C en una enfermedad curable en la gran mayoría de los casos.
Cirrosis y trasplante: cuando la enfermedad ha avanzado a cirrosis o cáncer de hígado, puede ser necesaria una evaluación para trasplante hepático. El trasplante permite la supervivencia en casos graves, pero el VHC puede reaparecer en el injerto si no se ha conseguido la curación antes o no se trata tras el trasplante.
Vacuna: actualmente no existe ninguna vacuna eficaz para prevenir la hepatitis C.
Prevención
- Evitar compartir agujas, jeringas o cualquier material para inyectarse drogas; los programas de intercambio de agujas y los tratamientos para la dependencia reducen el riesgo.
- Asegurar la esterilización adecuada de material para tatuajes y piercings.
- En entornos sanitarios, seguir las normas de control de infecciones: uso de material estéril y precauciones estándar frente a sangre y fluidos.
- No compartir objetos personales que puedan estar contaminados con sangre (maquinillas de afeitar, cepillos de dientes si hay riesgo de sangrado).
- Uso de preservativo en relaciones con riesgo de exposición a sangre; consejo específico si una pareja tiene VHC.
- Cribado de donaciones de sangre y órganos (ya implementado en la mayoría de los países).
¿Quién debe hacerse la prueba?
- Personas que han usado drogas inyectables, presentes o pasadas.
- Receptores de transfusiones o trasplantes antes de la implementación del cribado (fecha varía según país).
- Personas con resultados hepáticos anormales sin causa conocida o con signos de enfermedad hepática.
- Personas expuestas a sangre en el ámbito sanitario por pinchazos accidentales.
- Hijos de madres con infección por VHC.
- En muchos lugares se recomienda cribado poblacional según factores de riesgo locales; consulte las recomendaciones sanitarias de su país.
Seguimiento y complicaciones
La curación del VHC (respuesta virológica sostenida) reduce drásticamente el riesgo de progresión a cirrosis y cáncer hepático, pero si ya existe daño avanzado (cirrosis), la vigilancia por carcinoma hepatocelular y el control periódico del hígado deben continuarse incluso después de la cura. El seguimiento incluye ecografías y analítica cada 6 meses en personas cirróticas.
Datos globales y contexto
En todo el mundo, las estimaciones han variado con el tiempo; según organizaciones internacionales, decenas de millones de personas viven con infección crónica por VHC. La investigación sobre el virus comenzó en los años 70 y en 1989 se demostró su existencia. Por lo que los científicos saben, este virus no causa la enfermedad en ningún otro animal que no sea el ser humano.
Qué hacer si crees que puedes tener hepatitis C
Si crees que te has expuesto al virus o tienes factores de riesgo, pide la prueba de anticuerpos y, si es positiva, la confirmación por ARN. Si la infección está activa, consulta con un especialista en enfermedades infecciosas o hepatología para valorar el tratamiento con antivirales modernos. El tratamiento es muy eficaz y, en la mayoría de los casos, puede curar la enfermedad y prevenir complicaciones futuras.
_-_en.svg.png)