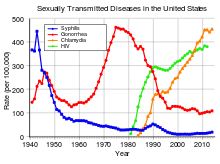
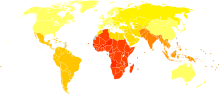
Enfermedad de transmisión sexual (ETS) o infección de transmisión sexual (ITS) es cualquier enfermedad que se transmite principalmente por el contacto sexual. Las ITS pueden contagiarse durante las relaciones genitales, así como por sexo oral, sexo anal o cuando los genitales de dos personas entran en contacto. En muchos textos actuales se prefiere el término ITS porque refleja que muchas de estas afecciones son infecciones que pueden no presentar síntomas.
Causas
Las ITS pueden estar causadas por distintos tipos de microorganismos:
- Virus: p. ej., VIH, virus del papiloma humano (VPH), virus del herpes simple (VHS), hepatitis B.
- Bacterias: p. ej., clamidia, gonorrea, sífilis.
- Parásitos: p. ej., tricomonas, piojos púbicos.
Síntomas frecuentes
Muchas ITS pueden ser asintomáticas, sobre todo al inicio. Cuando hay síntomas, pueden incluir:
- Secreción inusual o con mal olor del pene o la vagina.
- Dolor o ardor al orinar.
- Dolor durante las relaciones sexuales.
- Llagas, ampollas, heridas o verrugas en los genitales, la boca o el ano.
- Picor o irritación en la zona genital.
- Fiebre, cansancio o síntomas similares a la gripe (más común con infecciones virales como la hepatitis o el VIH en etapa aguda).
ITS más comunes
- Clamidia (Chlamydia trachomatis)
- Gonorrea
- Sífilis
- Herpes genital (VHS)
- Virus del papiloma humano (VPH)
- VIH
- Tricomoniasis
- Hepatitis B
- Piojos púbicos y otros ectoparásitos
Complicaciones si no se tratan
- En las mujeres: enfermedad inflamatoria pélvica (EIP), embarazos ectópicos, infertilidad.
- En los hombres: epididimitis, infertilidad en casos graves.
- Transmisión al recién nacido durante el parto (puede causar ceguera, neumonía, infección sistémica).
- Mayor riesgo de adquirir o transmitir VIH.
- Cáncer cervical relacionado con VPH no tratado.
Diagnóstico y tratamiento
El diagnóstico depende de la ITS sospechada: análisis de sangre, pruebas de amplificación de ácidos nucleicos (NAAT) en orina o en muestras vaginales/uretrales, y examen de lesiones. Es importante hacerse pruebas si se tuvo sexo sin protección o si la pareja tiene una ITS conocida.
- Bacterianas (clamidia, gonorrea, sífilis): suelen tratarse con antibióticos. Es fundamental que las parejas también reciban tratamiento para evitar reinfección.
- Virales (herpes, VIH, VPH, hepatitis B): no siempre se curan, pero existen antivirales que controlan síntomas y reducen la transmisión (p. ej., terapia antirretroviral para VIH). Existen vacunas eficaces contra VPH y hepatitis B.
- Parasitarias (tricomoniasis): tratadas con antiparasitarios orales.
Prevención
- Usar preservativo (condón) correctamente en todas las prácticas sexuales reduce significativamente el riesgo, aunque no elimina totalmente el riesgo en lesiones fuera del área cubierta.
- Vacunación: vacunas seguras y efectivas contra VPH y hepatitis B.
- Pruebas regulares según la actividad sexual y normas locales de salud.
- Limitar el número de parejas sexuales y establecer relaciones monógamas mutuamente exclusivas tras pruebas negativas.
- Evitar compartir agujas u objetos que puedan estar contaminados.
- Comunicar a las parejas sexuales si se diagnostica una ITS para que también se testeen y traten.
Embarazo y ITS
Algunas ITS pueden afectar el embarazo y al recién nacido (transmisión vertical). Es esencial el cribado y tratamiento en la gestación para reducir riesgos de complicaciones, parto prematuro o infección neonatal.
Cuándo acudir al médico
- Si tiene síntomas compatibles con una ITS (secreción, dolor al orinar, llagas, etc.).
- Si ha tenido sexo sin protección con una pareja nueva o con alguien diagnosticado con una ITS.
- Si una pareja le avisa que ha sido diagnosticada con una ITS.
- Antes de quedar embarazada o durante el embarazo para cribado y prevención.
Mitos y consejos finales
- Mito: “Si no hay síntomas, no hay ITS”. Realidad: muchas ITS son asintomáticas; las pruebas son la única forma de saberlo.
- Mito: “Las duchas vaginales previenen ITS”. Realidad: las duchas no previenen infecciones y pueden alterar la flora vaginal.
La comunicación con la pareja, el uso consistente de preservativos, la vacunación y las pruebas periódicas son las medidas más eficaces para proteger la salud sexual. Ante dudas, consulte con un profesional de salud para orientación, diagnóstico y tratamiento.