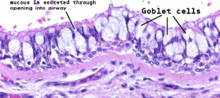
El asma (o asma bronquial) es una enfermedad que daña las vías respiratorias del interior de los pulmones. Hace que el tejido del interior de las vías respiratorias se hinche. El asma también hace que las bandas musculares que rodean las vías respiratorias se estrechen. Esto hace que sea difícil que pase suficiente aire y que la persona pueda respirar con normalidad. El asma también hace que las células productoras de mucosidad del interior de las vías respiratorias produzcan más mucosidad de lo normal. Esto bloquea las vías respiratorias, que ya son muy estrechas durante un ataque de asma, y dificulta aún más la respiración.
Una persona que sufre un ataque de asma suele emitir sonidos sibilantes al intentar respirar. Este es el sonido del aire que intenta pasar a través de las estrechas vías respiratorias. También tienen dificultad para respirar, lo que significa que no pueden respirar profundamente. Puede producirse una opresión en el pecho que se siente como si se les oprimiera el pecho. También pueden toser mucho.
Los ataques de asma pueden ser una emergencia médica porque pueden ser fatales (causar la muerte de la persona). No hay cura para el asma. Existen tratamientos como diferentes tipos de medicamentos para ayudar a las personas con asma. También hay cosas que las personas con asma pueden hacer para ayudarse a sí mismas y evitar que su asma empeore.
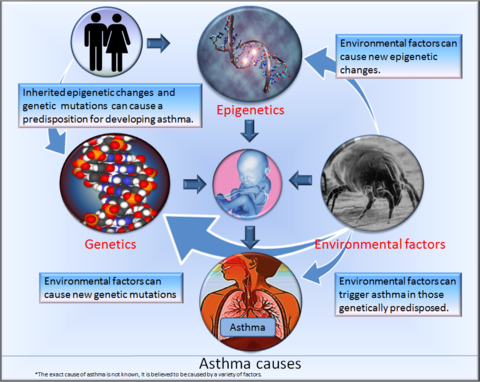
Hay muchos factores de riesgo para contraer asma. Las razones exactas de cada uno de ellos aún no se comprenden con claridad. Se cree que algunos de los factores provienen de la genética. Una persona hereda mutaciones genéticas de uno o ambos padres que pueden aumentar las posibilidades de desarrollar asma. La epigenética, que son cambios en la forma de actuar de un gen, también puede aumentar sus posibilidades de padecer asma. Estos cambios epigenéticos también pueden ser heredados. Pueden ocurrir cuando un bebé aún está creciendo dentro de su madre, o durante la infancia.
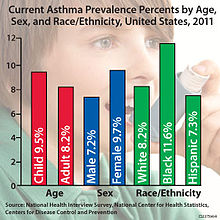
También se cree que el estatus socioeconómico (SES) influye en el desarrollo del asma. El estatus socioeconómico de una persona se basa en aspectos como la cantidad de dinero que gana su familia, el lugar donde vive y su nivel de educación. La raza y el origen étnico también pueden influir. También está relacionado con el acceso a la atención médica, las creencias personales y los hábitos alimenticios. Las personas de menor estatus socioeconómico sufren mayores tasas de asma, tienen peores resultados y también tienen mayores tasas de mortalidad relacionadas con el asma que las personas de mayor estatus económico.
Síntomas
Los síntomas más comunes del asma incluyen:
- Silbidos o sibilancias al respirar (especialmente al exhalar).
- Dificultad para respirar o sensación de falta de aire.
- Opresión o dolor en el pecho.
- Tos persistente, que puede empeorar por la noche o al hacer ejercicio (toser).
- Empeoramiento de los síntomas con infecciones respiratorias, aire frío, polución o exposición a alergenos.
Algunas personas presentan una variante llamada asma por tos o asma inducida por el ejercicio, en la que la tos o la dificultad para respirar aparecen principalmente durante o después del esfuerzo físico.
Causas y factores que desencadenan ataques
El asma es una enfermedad compleja con múltiples causas. Además de las influencias genéticas mencionadas en el texto original —como la genética, las mutaciones y los cambios epigenéticos en el gen— existen factores ambientales y personales que desencadenan o agravan los síntomas:
- Alergenos: ácaros del polvo, pelo de animales, polen, moho, cucarachas.
- Irritantes: humo de tabaco, contaminación del aire, vapores químicos, perfumes fuertes.
- Infecciones respiratorias virales (resfriados, gripe).
- Ejercicio intenso, aire frío o cambios bruscos de temperatura.
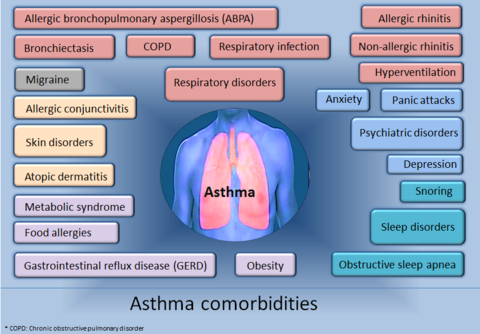
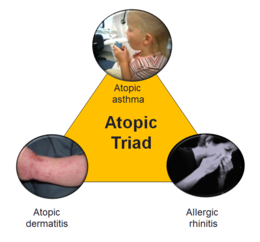
- Reflujo gastroesofágico y algunas enfermedades alérgicas (rinitis alérgica, eccema) pueden asociarse al asma.
- Medicamentos en algunos casos (por ejemplo, aspirina o AINEs en personas sensibles).
Diagnóstico
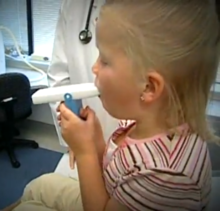
El diagnóstico lo realiza un profesional de la salud mediante la evaluación de los síntomas, el examen físico y pruebas respiratorias. Las pruebas más frecuentes son:
- Espirometría (mide el volumen de aire y la capacidad de los pulmones).
- Prueba de la función pulmonar con broncodilatador (para ver si hay mejoría tras un inhalador).
- Medición del flujo espiratorio máximo con un medidor de pico (peak flow).
- Pruebas de provocación bronquial (ej. metacolina) si el diagnóstico no es claro.
- Pruebas de alergia (cutáneas o análisis de sangre) cuando se sospecha alergia como desencadenante.
Tratamiento
No existe cura definitiva para el asma, pero la mayoría de las personas puede mantener la enfermedad bien controlada con un plan de tratamiento adecuado. Las opciones incluyen:
- Medicamentos de alivio rápido: broncodilatadores de acción corta (por ejemplo, salbutamol) para abrir las vías respiratorias durante un ataque.
- Medicamentos de control a largo plazo: corticoides inhalados (reduce la inflamación), broncodilatadores de acción prolongada (en combinación con corticoides), moduladores de leucotrienos y otros antiinflamatorios según indicación médica.
- Tratamientos para asma grave: en casos severos y mal controlados puede indicarse terapia biológica (anticuerpos monoclonales dirigidos a mecanismos inflamatorios específicos) o dosis más altas de corticoides bajo supervisión.
- Esteroides orales: para exacerbacines moderadas o graves durante un periodo corto, supervisados por el médico.
- Inmunoterapia (vacunas antialérgicas): en personas con asma alérgica seleccionadas puede ayudar a reducir la sensibilidad a alergenos.
- Medidas no farmacológicas: evitar desencadenantes, dejar de fumar, vacunaciones (gripe, COVID-19 y, si procede, neumococo), y educación sobre el uso correcto del inhalador (y uso de cámara espaciadora si es necesario).
Es importante que el tratamiento se adapte a la gravedad del asma y que el paciente tenga un plan de acción individualizado para reconocer empeoramientos y saber qué hacer (dosis extra de medicación, cuándo acudir a urgencias, etc.).
Prevención y autocuidado
Para prevenir crisis y mantener el control:
- Identificar y evitar desencadenantes personales (alergenos, humo, ambientes fríos o polución).
- Controlar las alergias y las infecciones respiratorias de forma precoz.
- Seguir el tratamiento de mantenimiento prescrito y revisar regularmente la técnica inhalatoria.
- Vacunarse según indicación médica (gripe anual, entre otras).
- Mantener un estilo de vida saludable: actividad física adaptada, control del peso, evitar el tabaquismo y la exposición al humo.
- Revisiones periódicas con el profesional sanitario y ajuste del tratamiento según el control del asma.
Cuándo buscar atención urgente
Un ataque de asma puede convertirse en emergencia médica. Busque ayuda inmediata si aparece cualquiera de estos signos:
- Dificultad para respirar intensa o empeoramiento rápido.
- Incapacidad para hablar en frases completas por falta de aire.
- Labios o cara azulados (cianosis), confusión, somnolencia o sensación de desvanecimiento.
- Falta de respuesta o respuesta limitada al inhalador de rescate.
- Lecturas de flujo máximo muy bajas en personas que usan medidor de pico (según el plan de acción).
Vivir con asma
Con educación, seguimiento médico y un plan individualizado, la mayoría de las personas con asma puede llevar una vida activa y plena. Aprender a identificar los síntomas tempranos, usar correctamente los inhaladores y ajustar el tratamiento con el profesional de salud son claves para reducir exacerbaciones y mejorar la calidad de vida.



.png)


_constriction-animated.gif)