La migraña es una enfermedad neurológica crónica que suele provocar un dolor de cabeza moderado o intenso, frecuentemente palpitante y localizado en un lado de la cabeza. El dolor puede ser tan incapacitante que la persona tiene dificultades para continuar con sus actividades cotidianas. Aunque la mayoría de las personas con migraña sufren dolor de cabeza, existen tipos de migraña en los que predominan otros síntomas y el dolor puede ser variable en intensidad y duración.
Síntomas
Los síntomas pueden variar entre personas y entre episodios en la misma persona. Los más habituales son:
- Dolor de cabeza: pulsátil o punzante, a menudo en un solo lado.
- Náuseas y/o vómitos (náuseas).
- Sensibilidad aumentada a la luz (fotofobia), al sonido (fonofobia) y, en algunas personas, a los olores.
- Alteraciones visuales o sensoriales llamadas "auras": destellos de luz, manchas, visión borrosa o pérdida temporal de la visión.
- Otros cambios sensoriales: alteración del gusto u olfato, hormigueo o debilidad en manos o cara (afectando a otros sentidos).
- Duración típica: entre 4 y 72 horas si no se trata.
Tipos y frecuencia
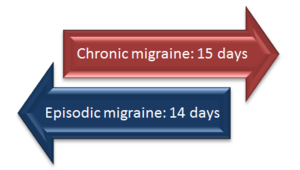
Las migrañas se clasifican según la frecuencia de los episodios:
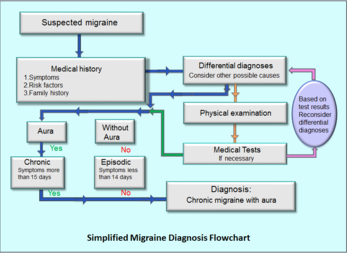
- Migraña episódica (EM): menos de 15 días de dolor de cabeza al mes.
- Migraña crónica (MC): 15 o más días de dolor de cabeza al mes, durante más de tres meses, y con características migrainosas en al menos 8 de esos días. La migraña episódica puede transformarse en crónica y, en algunos casos, volver a ser episódica.
Causas y fisiopatología
La migraña no tiene una única causa; es el resultado de la interacción entre predisposición genética, factores ambientales y mecanismos neurovasculares y neuroinmunitarios. Uno de los mediadores implicados es el CGRP (péptido relacionado con el gen de la calcitonina). El CGRP es una proteína que participa en la transmisión del dolor y puede favorecer la inflamación de las meninges (meninges) y la vasodilatación periarterial, contribuyendo a los síntomas. Sin embargo, la migraña es un proceso complejo en el que también intervienen neurotransmisores (por ejemplo, la serotonina), vías nerviosas centrales y sensibilización del sistema nervioso.
Factores de riesgo y desencadenantes
Existen factores que aumentan la probabilidad de sufrir migrañas y factores que pueden desencadenar un episodio:
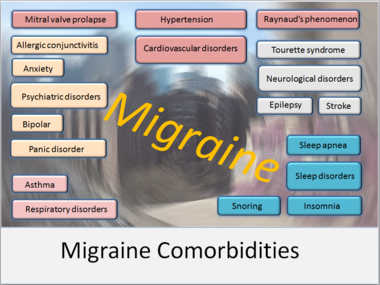
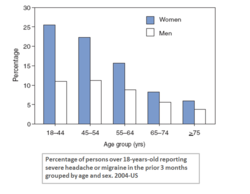
- Factores de riesgo: ser mujer, antecedentes familiares de migraña, edad (suele comenzar en la adolescencia o adultez temprana), trastornos psiquiátricos comórbidos (ansiedad, depresión), obesidad y otros problemas médicos.
- Desencadenantes comunes: cambios hormonales (en muchas mujeres los episodios se relacionan con la caída o fluctuación del estrógeno), estrés, falta o exceso de sueño, ayuno o cambios en los patrones alimentarios, ciertos alimentos o aditivos, alcohol, luces brillantes o ruidos intensos, esfuerzo físico intenso y algunos medicamentos.
Diagnóstico
El diagnóstico se basa principalmente en la historia clínica (tipo, duración y frecuencia del dolor, síntomas asociados, antecedentes personales y familiares) y el examen neurológico. No existe una prueba única que confirme la migraña, pero el/la médico puede solicitar pruebas de imagen (TC o RM) si hay signos de alarma o características inusuales para descartar otras causas.
Tratamiento agudo (ataque)
El objetivo es aliviar el dolor y los síntomas asociados lo antes posible. Las opciones incluyen:
- Analgésicos simples: paracetamol o antiinflamatorios no esteroideos (AINE) en dosis adecuadas.
- Triptanes: fármacos específicos para migraña que son muy efectivos para muchas personas (no se usan en pacientes con enfermedad cardiovascular significativa).
- Antieméticos: útiles si hay náuseas o vómitos para mejorar la tolerancia a otros fármacos.
- Gepants y ditans: nuevas clases de fármacos orales aprobadas para el tratamiento agudo en ciertos pacientes (actúan sobre la vía del CGRP o receptores de serotonina específicos).
- Medidas no farmacológicas: reposo en un ambiente oscuro y silencioso, compresas frías y técnicas de relajación.
Es importante evitar el uso excesivo de analgésicos cotidianos, ya que puede conducir a cefalea por abuso de medicación o cefalea de rebote.
Tratamiento preventivo
Se recomienda profilaxis cuando los ataques son frecuentes, incapacitantes o no responden al tratamiento agudo. Opciones:
- Medicamentos orales: beta-bloqueantes (p. ej., propranolol), bloqueadores de canales, anticonvulsivantes (p. ej., topiramato), antidepresivos (p. ej., amitriptilina).
- Terapias biológicas: anticuerpos monoclonales contra el CGRP o su receptor (inyecciones mensuales o trimestrales) que han mostrado reducción de la frecuencia de migrañas en muchos pacientes.
- Bótox (toxina botulínica): indicado en ciertos casos de migraña crónica.
- Modificaciones del estilo de vida y terapias conductuales: biofeedback, terapia cognitivo-conductual y manejo del estrés.
Prevención y medidas de autocuidado
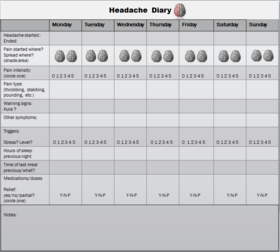
- Identificar y evitar desencadenantes personales (llevar un diario de migrañas puede ayudar).
- Mantener horarios regulares de sueño, comidas y ejercicio.
- Hidratación adecuada y limitar el consumo de alcohol y cafeína si son desencadenantes.
- Técnicas de manejo del estrés: meditación, relajación, ejercicio moderado.
- Consultar con el/la médico para revisar medicación y prevenir la cefalea por uso excesivo de analgésicos.
Complicaciones y cuándo buscar atención médica
Aunque la mayoría de las migrañas son benignas, deben buscar atención urgente si aparecen signos de alarma, como:
- Inicio súbito y muy intenso del dolor (tipo "peor dolor de mi vida").
- Fiebre alta, rigidez de cuello, confusión, pérdida del conocimiento o cambios neurológicos persistentes.
- Dolor de cabeza después de un traumatismo craneal.
- Cambios en el patrón de migraña (empeoramiento claro o aparición de déficit neurológico nuevo).
Migraña en poblaciones especiales
En niños la presentación puede diferir (dolor menos lateralizado, episodios más cortos). Durante el embarazo, muchas personas experimentan cambios en la frecuencia de migrañas; algunas terapias están contraindicadas y el manejo debe ser guiado por el/la médico. En ancianos, es importante descartar otras causas de dolor de cabeza.
Impacto socioeconómico
La Organización Mundial de la Salud señala que la migraña es una de las principales causas de discapacidad en personas jóvenes y de mediana edad y afirma que es el problema cerebral más costoso en cuanto a tratamiento y discapacidad en la Unión Europea y Estados Unidos.
Conclusión
La migraña es una enfermedad común y a menudo incapacitante, pero existen tratamientos eficaces y estrategias preventivas que pueden reducir la frecuencia y la intensidad de los ataques. Un diagnóstico adecuado, un plan de tratamiento individualizado y cambios en el estilo de vida suelen mejorar la calidad de vida. Si sufres migrañas frecuentes o muy intensas, consulta con tu equipo de salud para una evaluación y un plan terapéutico personalizado.



_1.jpg)



.PNG)