Visión general
La migraña menstrual, también llamada migraña catamenial, agrupa los episodios de migraña que guardan una relación temporal clara con la menstruación. Se contemplan dos presentaciones: la migraña menstrual verdadera (puramente perimenstrual), en la que los ataques ocurren exclusivamente en torno a la menstruación, y la migraña relacionada con la menstruación, en la que la menstruación actúa como desencadenante entre otros factores. Estudios epidemiológicos señalan que entre el 7% y el 14% de las mujeres con migraña presentan episodios únicamente en el periodo perimenstrual, mientras que una proporción mayor nota empeoramiento de los síntomas en esos días (datos epidemiológicos).
Síntomas y características clínicas
Las migrañas menstruales comparten los rasgos de la migraña en general: dolor de cabeza unilateral o bilateral, pulsátil, de intensidad moderada a grave, acompañado de náuseas, vómitos, fotofobia y fonofobia. Sin embargo, suelen diferenciarse por varios aspectos:
- Duración: los ataques perimenstruales tienden a ser más prolongados que los ataques intermenstruales.
- Respuesta al tratamiento agudo: pueden responder con menor eficacia a las terapias habituales, lo que obliga a estrategias específicas de manejo (estudios sobre tratamiento).
- Aura: la mayoría son sin aura, aunque existen casos documentados con aura; por tanto, la presencia de aura no excluye una relación con la menstruación (migraña sin aura y con aura).
Fisiopatología
El mecanismo más aceptado relaciona estos episodios con las fluctuaciones hormonales del ciclo menstrual, sobre todo la caída brusca de los niveles de estrógenos inmediatamente antes de la menstruación. Esta disminución puede sensibilizar las vías del dolor cefálico y facilitar la liberación de mediadores inflamatorios como las prostaglandinas. Además, la interacción entre hormonas sexuales y neurotransmisores implicados en la modulación del dolor contribuye a la mayor frecuencia y gravedad de los ataques en este periodo.
Diagnóstico y criterios prácticos
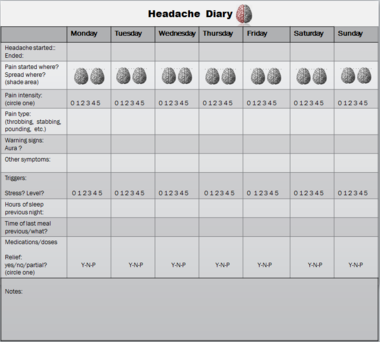
El diagnóstico se basa en una historia clínica detallada y en la observación de la relación temporal entre los ataques y la menstruación durante varios ciclos. En la práctica clínica se recomienda llevar un diario de cefalea durante al menos tres ciclos para documentar la concordancia. Las guías y clasificaciones médicas señalan criterios que consideran la aparición de migrañas en el día 1±2 del inicio de la menstruación en la mayoría de los ciclos como indicativo de migraña menstrual (clasificación y codificación).
Diferencias diagnósticas
Es importante distinguir la migraña menstrual de otras cefaleas primarias o secundarias y de dolores asociados a trastornos ginecológicos (por ejemplo, dismenorrea) que pueden coexistir. La evaluación neurológica y, cuando procede, pruebas complementarias ayudan a excluir causas estructurales o secundarias.
Tratamiento y manejo
El abordaje combina medidas para el alivio agudo del dolor y estrategias preventivas focalizadas en el periodo perimenstrual:
- Tratamiento agudo: antiinflamatorios no esteroideos (AINE) y tratamientos específicos para la migraña usados de forma individualizada. La respuesta puede ser inferior a la observada en migrañas no menstruales, por lo que se requiere seguimiento clínico.
- Profilaxis breve perimenstrual: en mujeres con ataques predecibles se puede considerar una profilaxis de corta duración en los días previos y durante la regla. Opciones empleadas en protocolos clínicos incluyen pautas preventivas farmacológicas discontinuas (recomendaciones de profilaxis).
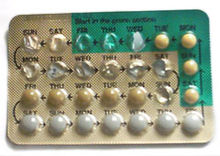
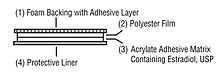
- Terapias hormonales: en casos seleccionados, la estabilización de los niveles de estrógeno mediante anticonceptivos combinados o suplementos de estrógeno transdérmico durante el período de caída hormonal puede reducir la frecuencia de los ataques; siempre valorando riesgos, contraindicaciones y preferencias de la paciente (consideraciones hormonales).
- Medidas no farmacológicas: higiene del sueño, manejo del estrés, hábitos alimentarios regulares y control de factores desencadenantes contribuyen a reducir la carga de migraña.
Consideraciones especiales
Durante el embarazo y la lactancia las opciones terapéuticas se adaptan por seguridad fetal y neonatal; muchas mujeres experimentan cambios en la frecuencia de las migrañas durante el embarazo, con tendencia a la mejoría en el segundo y tercer trimestre, aunque no es universal. En la perimenopausia también pueden producirse variaciones en el patrón de los dolores de cabeza.
Impacto y pronóstico
La migraña menstrual puede tener un impacto notable en la calidad de vida y en la productividad laboral o académica por la mayor duración e intensidad de los ataques y la menor respuesta a tratamientos agudos. Con un diagnóstico correcto y un plan terapéutico personalizado se puede mejorar el control de los episodios y reducir la discapacidad asociada.
Cuándo consultar
Se recomienda acudir al profesional sanitario si los ataques aumentan en frecuencia o intensidad, si no responden a los tratamientos habituales, si aparecen síntomas neurológicos atípicos o si se desea valorar opciones preventivas o hormonales. Un enfoque multidisciplinar entre neurología, medicina general y ginecología suele ser útil para el manejo integral.
Investigación y recursos
La investigación continúa evaluando los mecanismos hormonales, nuevas estrategias preventivas y la eficacia comparada de tratamientos dirigidos. Para información adicional y guías prácticas consulte fuentes especializadas y guías clínicas disponibles en línea (epidemiología, tratamiento, profilaxis, opciones hormonales, clasificación médica) y materiales sobre presentaciones con aura y síntomas sensoriales (aura, afección sensorial, afección del lenguaje).