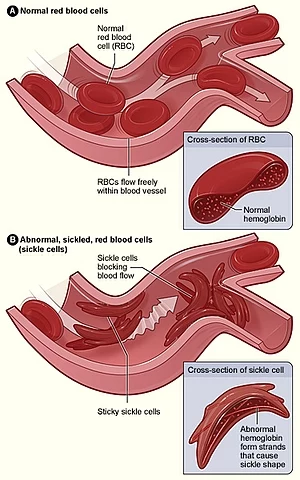
La anemia falciforme es una enfermedad genética. Afecta a los glóbulos rojos. Hace que las células pasen de ser discos flexibles a semilunas rígidas. Cuando muchos glóbulos rojos adoptan esta forma, las venas se obstruyen. Esto puede causar daños en muchos órganos. El daño a los órganos aumenta con el tiempo y conduce a una muerte temprana.
Qué la causa
La anemia falciforme se debe a una mutación heredada en el gen que produce la beta‑globina de la hemoglobina (la proteína que transporta oxígeno en los glóbulos rojos). Esa alteración provoca una hemoglobina anormal llamada hemoglobina S (HbS). Cuando la HbS libera oxígeno, tiende a agruparse y hace que los glóbulos rojos adopten la forma de semiluna o hoz, volviéndose rígidos y pegajosos.
Herencia:
- La enfermedad completa (anemia falciforme) ocurre cuando una persona hereda dos copias del gen alterado (una de cada progenitor).
- Las personas con una sola copia son portadoras (rasgo falciforme). Generalmente no presentan la enfermedad grave, pero pueden transmitir el gen a sus hijos.
- Si ambos padres son portadores, hay aproximadamente 25% de probabilidad de que un hijo tenga la enfermedad, 50% de que sea portador y 25% de que no herede la mutación.
Quiénes la padecen y prevalencia
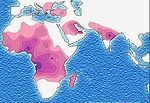
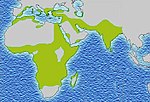
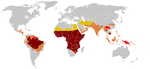
Es más frecuente en personas de ascendencia africana, mediterránea, del Medio Oriente y del sur de Asia, aunque puede aparecer en cualquier población. En muchos países existen programas de cribado neonatal que detectan la enfermedad al nacer.
Síntomas y signos más comunes
- Anemia crónica: fatiga, palidez, falta de energía.
- Crisis dolorosas (vaso‑oclusivas): dolor intenso en huesos, articulaciones, tórax o abdomen causado por obstrucción de vasos pequeños; es la manifestación más frecuente y recurrente.
- Infecciones recurrentes: especialmente en niños (por daño esplénico), por bacterias encapsuladas como Streptococcus pneumoniae.
- Crisis de pulmón agudo (acute chest syndrome): fiebre, dolor torácico y dificultad respiratoria; situación grave que requiere atención urgente.
- Accidentes cerebrovasculares (ictus): riesgo aumentado, especialmente en la infancia.
- Priapismo, úlceras en piernas, retardo del crecimiento y problemas de fertilidad: otras posibles complicaciones.
- Esplenomegalia o secuestro esplénico: en lactantes puede provocar anemia severa y empeoramiento súbito.
Los factores que desencadenan crisis incluyen deshidratación, frío extremo, infecciones, altitud elevada y esfuerzos físicos intensos.
Diagnóstico
- Cribado neonatal: detecta la mayoría de los casos al nacer mediante análisis de sangre.
- Hemograma y frotis de sangre: pueden mostrar glóbulos rojos en forma de hoz y anemia.
- Electroforesis de hemoglobina o HPLC: identifica y cuantifica las distintas hemoglobinas (HbS, HbA, HbF, etc.).
- Pruebas genéticas: confirman la mutación en el gen de la beta‑globina; útiles para asesoramiento genético y diagnóstico prenatal.
Tratamientos y manejo
Aunque no existe una cura universal para todos los pacientes, hay varias opciones eficaces para reducir complicaciones y mejorar la calidad de vida:
- Tratamiento de las crisis dolorosas: líquidos intravenosos, analgesia escalonada (desde AINEs hasta opioides según necesidad), oxígeno si hay hipoxia.
- Hidroxiurea: fármaco que aumenta la hemoglobina fetal (HbF) y reduce la frecuencia de crises dolorosas y hospitalizaciones; indicado en muchos pacientes.
- Transfusiones de sangre: usadas para tratar anemia severa, prevenir ictus o manejar crisis graves; su uso debe controlarse para evitar sobrecarga de hierro.
- Quelación de hierro: cuando hay sobrecarga por transfusiones repetidas.
- Antibióticos profilácticos y vacunas: los lactantes suelen recibir penicilina profiláctica hasta los 5 años y vacunas extra contra neumococo, meningococo e influenza para prevenir infecciones graves.
- Terapias dirigidas recientes: medicamentos como crizanlizumab o voxelotor han mostrado beneficio en grupos de pacientes; hay opciones nuevas en evolución según indicaciones regulatorias.
- Trasplante de médula ósea / trasplante de células madre hematopoyéticas: puede curar la enfermedad si se dispone de un donante compatible; riesgo y beneficios deben evaluarse cuidadosamente.
- Terapias génicas: enfoques emergentes que buscan corregir o modificar el gen defectuoso; algunos tratamientos han mostrado curación en ensayos, aunque todavía son caros y no ampliamente disponibles.
- Cuidados generales: suplemento de ácido fólico, hidratación, evitar desencadenantes, rehabilitación y soporte psicosocial.
Prevención y consejo genético
El asesoramiento genético es clave para parejas portadoras o con antecedentes familiares. Las opciones incluyen pruebas prenatales y diagnóstico genético preimplantacional en reproducción asistida para evitar el nacimiento de un hijo con enfermedad cuando se desea.
Vivir con anemia falciforme
- Mantenimiento con un hematólogo y seguimiento multidisciplinario (neumólogo, cardiólogo, nefrólogo, psicólogo, etc.).
- Vacunaciones al día y búsqueda temprana de tratamiento ante fiebre o signos de infección.
- Plan de acción personal para crisis: medicación, hidratación, cuándo acudir a urgencias.
- Apoyo emocional y social: grupos de apoyo, orientación escolar y laboral para adaptaciones necesarias.
Señales de alarma: cuándo acudir urgentemente
- Fiebre alta (especialmente en niños), dificultad respiratoria o dolor torácico intenso.
- Dolor severo que no cede con la medicación habitual.
- Signos neurológicos súbitos: debilidad, dificultad para hablar, pérdida de visión.
- Priapismo (erección dolorosa prolongada) o palidez y taquicardia que sugieran anemia severa.
Pronóstico
Los avances en diagnóstico precoz, prevención de infecciones, manejo de crisis y tratamientos específicos han mejorado considerablemente la supervivencia y la calidad de vida de las personas con anemia falciforme. No obstante, la enfermedad sigue asociada a morbilidad crónica y complicaciones orgánicas con el tiempo; el seguimiento médico regular y el acceso a tratamientos modernos son determinantes del pronóstico individual.
Si sospecha que usted o un familiar pueden tener anemia falciforme o ser portadores, consulte con un profesional de salud para realizar las pruebas adecuadas y recibir asesoramiento especializado.