Un infarto agudo de miocardio, también llamado ataque al corazón, se produce cuando un vaso sanguíneo del corazón se bloquea repentinamente. Los vasos sanguíneos transportan sangre y oxígeno. Cuando un vaso sanguíneo del corazón se bloquea, la sangre no puede llegar a una parte del corazón. Esta parte del corazón no recibe suficiente oxígeno. Esto se llama isquemia. Cuando el músculo cardíaco se vuelve isquémico (no recibe suficiente sangre y oxígeno), la isquemia suele provocar dolor en el pecho. Esto se llama angina de pecho. Si la isquemia dura lo suficiente, el músculo cardíaco que no recibe suficiente oxígeno muere. Esto se denomina infarto. "Infarto de miocardio" significa "infarto (muerte muscular) en el músculo cardíaco".
Un ataque al corazón es una emergencia médica. Los primeros minutos son muy importantes para mantener a la persona con vida. Algunos de los daños del infarto pueden repararse si la persona recibe tratamiento durante la primera hora del ataque.
Causas principales
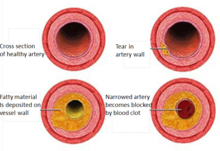
- Aterosclerosis y trombosis: la causa más frecuente es la ruptura de una placa de ateroma en una arteria coronaria, seguida de formación de un coágulo (trombo) que obstruye el flujo sanguíneo.
- Espasmo coronario: contracción intensa y temporal de una arteria coronaria (a veces relacionada con el tabaco o la cocaína).
- Embolia o disección coronaria: menos frecuente, pero puede ocurrir cuando un coágulo u otra lesión bloquea la arteria.
Factores de riesgo
- Edad avanzada y antecedentes familiares de enfermedad coronaria.
- Tabaquismo, hipertensión arterial, diabetes mellitus y colesterol alto.
- Obesidad, sedentarismo y dieta poco saludable.
- Episodios de estrés intenso o consumo de drogas vasoconstrictoras (p. ej., cocaína).
Síntomas frecuentes
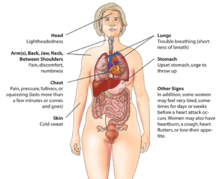
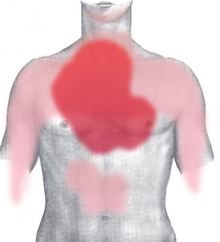
- Dolor o presión en el pecho: sensación de opresión, peso o ardor que suele durar más de unos minutos. Puede aumentar con el esfuerzo y no ceder con reposo.
- Dolor que irradia al brazo izquierdo, cuello, mandíbula, espalda o epigastrio.
- Sudar frío, náuseas, vómitos, dificultad para respirar o sensación de desmayo.
- Palpitaciones o mareo.
- Nota: Las mujeres, las personas mayores y quienes tienen diabetes pueden presentar síntomas atípicos o menos dolor torácico (p. ej., fatiga extrema, molestias en el abdomen o falta de aire).
Qué hacer si sospecha un infarto
- Llame urgentemente a los servicios de emergencia (en muchos países, el número es 112 o 911). No conduzca al hospital si hay dudas sobre la gravedad; espere atención médica especializada.
- Si la persona está consciente y no es alérgica, masticar una aspirina (300 mg) puede ayudar a reducir la formación de coágulos (salvo indicación médica en contrario).
- Si la persona pierde la consciencia y no respira con normalidad, inicie reanimación cardiopulmonar (RCP) y, si está disponible, utilice un desfibrilador automático (DEA/AED) hasta que llegue ayuda.
- No administrar líquidos o alimentos si la persona está con dolor intenso o inconsciente; mantenerla en reposo.
Diagnóstico y pruebas
- Electrocardiograma (ECG): examen inmediato para identificar cambios compatibles con infarto.
- Marcadores cardíacos en sangre (troponinas): indican daño al músculo cardíaco.
- Otras pruebas: radiografía de tórax, ecocardiograma, análisis de sangre y, si procede, coronariografía (angiografía) para visualizar las arterias coronarias.
Tratamiento inmediato
- Reperfusión: la prioridad es restaurar el flujo sanguíneo lo antes posible.
- Intervención coronaria percutánea (ICP/angioplastia con stent): método preferido cuando está disponible y puede realizarse rápidamente (idealmente en la primera hora o en las primeras 90–120 minutos).
- Terapia fibrinolítica (trombolisis): disolución del coágulo con medicamentos, indicada cuando no es posible acceder a una ICP en el tiempo adecuado.
- Medicaciones iniciales: aspirina, inhibidores del receptor P2Y12 (clopidogrel, ticagrelor), heparina, y según caso, nitratos y analgésicos. El oxígeno se administra solo si hay hipoxemia (saturación <90%).
- Tratamiento de soporte: control del dolor, manejo de arritmias y seguimiento estrecho en unidad coronaria o cuidados intensivos.
Tratamiento a largo plazo y prevención secundaria
- Fármacos crónicos: antiagregantes (aspirina ± segundo antiagregante), estatinas de alta intensidad, beta-bloqueantes, inhibidores de la enzima convertidora de angiotensina (IECA) o bloqueadores del receptor de angiotensina (ARA II) cuando corresponda.
- Control de factores de riesgo: dejar de fumar, controlar colesterol, presión arterial y glucemia, perder peso si es necesario y adoptar dieta saludable.
- Rehabilitación cardiaca: programas que combinan ejercicio supervisado, educación, apoyo psicosocial y control de factores de riesgo reducen la mortalidad y mejoran la calidad de vida.
Complicaciones posibles
- Insuficiencia cardíaca, arritmias graves (fibrilación ventricular), shock cardiogénico.
- Rotura de pared ventricular, rotura de músculo papilar con insuficiencia mitral, aneurisma ventricular.
- Pericarditis (incluida la pericarditis de Dressler semanas o meses después).
Pronóstico
El pronóstico depende del tamaño y la localización del infarto, del tiempo transcurrido hasta la reperfusión y de las comorbilidades del paciente. La rapidez en recibir tratamiento reduce significativamente la mortalidad y la extensión del daño cardíaco.
Prevención
- Mantener un estilo de vida saludable: dieta equilibrada, actividad física regular, evitar tabaco y consumo excesivo de alcohol.
- Control regular de presión arterial, colesterol y diabetes.
- Seguir las indicaciones médicas y tomar la medicación prescrita para enfermedades cardiovasculares.
Si usted o alguien cerca presenta signos compatibles con un infarto, actúe con rapidez: llame a emergencias y busque atención médica inmediata. La intervención temprana salva vidas y reduce secuelas.