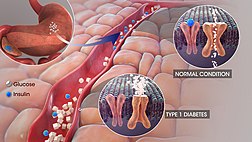
La diabetes mellitus de tipo 1, también llamada diabetes de tipo 1, es una enfermedad autoinmune que provoca un alto nivel de azúcar en la sangre. Esto ocurre porque el sistema inmunitario ataca y destruye las células beta del páncreas que producen la hormona insulina. Las personas con esta enfermedad son dependientes de la insulina, es decir, necesitan inyecciones o infusiones de insulina; sin tratamiento pueden aparecer complicaciones graves e incluso la muerte. Las personas con diabetes de tipo 1 tienen mayor riesgo de sufrir derrames cerebrales, enfermedades cardíacas o gangrena. Aproximadamente el 15% de las personas con diabetes tienen el tipo 1.
Causas
La diabetes tipo 1 es causada por una reacción autoinmune que destruye las células productoras de insulina en el páncreas. Entre los factores implicados se incluyen:
- Genética: ciertos genes aumentan la susceptibilidad, aunque no determinan por sí solos la enfermedad.
- Factores ambientales: infecciones virales y otros desencadenantes ambientales pueden activar la respuesta autoinmune en personas predispuestas.
- Factores inmunológicos: desequilibrios en el sistema inmune que llevan al ataque contra las células beta.
No existe una manera comprobada de prevenir la diabetes tipo 1 actualmente, pero hay investigación en curso sobre terapias inmunológicas para retrasar o evitar su aparición en personas de alto riesgo.
Síntomas
Los síntomas suelen aparecer de forma rápida en semanas o meses, especialmente en niños y adolescentes. Los más frecuentes son:
- Sed constante y aumento de la frecuencia urinaria.
- Pérdida de peso inexplicada pese al apetito normal o aumentado.
- Fatiga y debilidad.
- Visión borrosa.
- Hambre intensa.
- En algunos casos, náuseas, vómitos y dolor abdominal si aparece cetoacidosis diabética (CAD), condición grave que requiere atención inmediata.
Diagnóstico
El diagnóstico se realiza con análisis de sangre que incluyen:
- Glucemia en ayunas o glucemia aleatoria (niveles altos de glucosa en sangre).
- Hemoglobina glucosilada (HbA1c), que refleja el control glucémico de los últimos 2–3 meses.
- Pruebas de autoanticuerpos (p. ej., anti-GAD, anti-insulina) para confirmar el origen autoinmune.
- En situaciones agudas, pruebas de cuerpos cetónicos para descartar o manejar cetoacidosis.
Tratamiento
El pilar del tratamiento es la administración de insulina, junto con educación y autocontrol. Componentes principales:
- Insulina: existen varios tipos (de acción rápida, corta, intermedia y prolongada). La pauta se adapta a la edad, peso, estilo de vida y objetivos glucémicos de cada persona.
- Dispositivos: jeringas, plumas de insulina, bombas de infusión subcutánea (insulin pumps) y sensores de glucosa continua (CGM) que facilitan el control y reducen hipoglucemias.
- Autocontrol de la glucemia varias veces al día o mediante CGM para ajustar dosis de insulina y alimentos.
- Educación en diabetes: manejo de comidas, cálculo de carbohidratos, ejercicio, reconocimiento y tratamiento de hipoglucemia e hiperglucemia.
- Atención multidisciplinaria: endocrinólogo, enfermería especializada, nutricionista, psicólogo y otros especialistas según necesidades.
Complicaciones
Con un control inadecuado de la glucemia pueden aparecer complicaciones agudas y crónicas:
- Agudas: hipoglucemia (bajo nivel de azúcar) y cetoacidosis diabética (CAD), que es una emergencia médica.
- Crónicas: daño en ojos (retinopatía), riñones (nefropatía), nervios (neuropatía), enfermedades cardiovasculares y problemas en extremidades que pueden llevar a infecciones y gangrena.
Manejo diario y consejos prácticos
- Controlar la glucemia según las indicaciones del equipo médico y anotar resultados para ajustar el tratamiento.
- Aprender a tratar la hipoglucemia: ingerir 15–20 g de carbohidratos de rápida absorción (por ejemplo, jugo de fruta o glucosa en comprimidos) y volver a medir a los 15 minutos.
- Seguir el plan de insulina y adaptar dosis en días de enfermedad, ejercicio o cambios en la alimentación.
- Cuidado de los pies: revisar diariamente, mantener piel hidratada, y acudir a consulta ante lesiones o signos de infección.
- Vacunarse según recomendaciones (gripe, neumococo, COVID-19) y mantener controles periódicos (ojo, riñón, lípidos y presión arterial).
Emergencias
Busque atención médica urgente si aparecen signos de cetoacidosis (respiración rápida, aliento con olor afrutado, náuseas, vómitos, confusión) o si la glucosa está muy alta con cetonas positivas en orina o sangre. La hipoglucemia grave (pérdida de conciencia o convulsiones) requiere administración de glucagón y transporte inmediato al hospital.
Pronóstico y avances
Con acceso a insulina, educación y tecnología (bombas, CGM), las personas con diabetes tipo 1 pueden llevar una vida larga y activa. La investigación avanza en:
- Terapias inmunomoduladoras para detener la destrucción de células beta.
- Trasplante de islotes pancreáticos y células madre.
- Mejora en sensores de glucosa y algoritmos de páncreas artificial para automatizar la administración de insulina.
Apoyo y calidad de vida
Vivir con diabetes tipo 1 implica educación continua, apoyo familiar y social, y coordinación con el equipo sanitario. Existen asociaciones y grupos de apoyo que ofrecen recursos prácticos y acompañamiento emocional.
Si sospecha que usted o un familiar tiene síntomas de diabetes tipo 1, acuda lo antes posible a un profesional de la salud para diagnóstico y tratamiento inmediato.