La retinopatía diabética, es la enfermedad ocular más común causada por la diabetes, daña las retinas de ambos ojos, causando problemas de visión que pueden llevar a la ceguera.
Afecta hasta al 80% de los pacientes que han tenido diabetes durante 10 años o más. Sin embargo, es posible que al menos el 90% de estos nuevos casos no se conviertan en graves con un diagnóstico temprano y un tratamiento adecuado.
Qué es
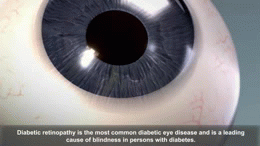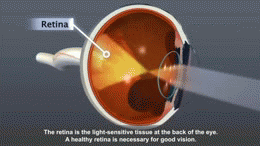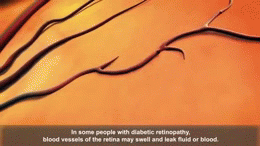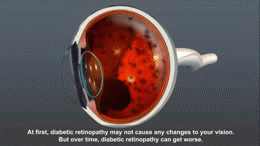
La retinopatía diabética es el daño progresivo de los vasos sanguíneos de la retina provocado por niveles elevados y sostenidos de glucosa en sangre. Ese daño puede causar pérdidas de sangre, filtración de líquidos y crecimiento anormal de vasos sanguíneos, lo que altera la visión e, en fases avanzadas, puede provocar pérdida visual irreversible.
Causas y factores de riesgo
La causa directa es la hiperglucemia crónica por diabetes (tipo 1 o tipo 2). Los factores que aumentan el riesgo o aceleran su progresión incluyen:
- Duración de la diabetes: el riesgo aumenta con los años de enfermedad.
- Mal control glucémico (niveles elevados de HbA1c).
- Hipertensión arterial y dislipidemia.
- Tabaquismo.
- Embarazo (las mujeres con diabetes preexistente deben controlarse con más frecuencia).
- Enfermedad renal y otras complicaciones diabéticas.
- Obesidad y sedentarismo.
Síntomas
En fases iniciales puede ser asintomática; por eso las revisiones periódicas son fundamentales. Cuando aparecen síntomas, pueden incluir:
- Visión borrosa o fluctuante.
- Manchas o «moscas volantes» (miodesopsias) por hemorragias vítreas.
- Destellos de luz (fotopsias).
- Pérdida de visión central o periférica.
- Sensación de una cortina u oscuridad que tapa parte del campo visual (posible desprendimiento de retina traccional).
Diagnóstico
El oftalmólogo realiza una historia clínica y pruebas que pueden incluir:
- Agudeza visual.
- Examen con pupilas dilatadas y oftalmoscopia del fondo de ojo.
- Retinografía (fotografía del fondo de ojo) para documentar cambios.
- Tomografía de coherencia óptica (OCT) para evaluar el edema macular y el grosor retiniano.
- Angiografía con fluoresceína (cuando es necesario) para valorar la circulación retinal y localizar fugas o neovasos.
Clasificación básica
- Retinopatía diabética no proliferativa: daño inicial con microaneurismas, hemorragias y exudados; puede progresar a maculopatía (edema macular).
- Retinopatía diabética proliferativa: aparición de vasos sanguíneos anormales (neovasos) que pueden sangrar en el vítreo o causar tracción sobre la retina.
- Edema macular diabético: acumulación de líquido en la mácula que afecta la visión central; puede darse en cualquier estadio.
Tratamiento
El tratamiento depende del tipo y la gravedad, y suele combinar control médico sistémico con terapias oculares específicas:
- Control sistémico: control estricto de glucemia (objetivos individualizados de HbA1c), presión arterial y lípidos; abandono del tabaco; control de la obesidad y actividad física.
- Inyecciones intravítreas de anti-VEGF (por ejemplo, bevacizumab, ranibizumab, aflibercept) para edema macular y retinopatía proliferativa en muchos casos; disminuyen la filtración de líquido y el crecimiento de neovasos.
- Corticosteroides intravítreos o implantes en casos seleccionados de edema macular, especialmente si respuesta insuficiente a anti-VEGF.
- Fotocoagulación con láser: tratamiento focal o en rejilla para el edema macular y fotocoagulación panretiniana para prevenir hemorragias y desprendimientos en retinopatía proliferativa.
- Vitrectomía: cirugía para eliminar sangre vítrea persistente, tracción vitreorretiniana o para reparar desprendimiento de retina traccional.
Con los tratamientos actuales, es posible prevenir gran parte de la pérdida visual grave si la enfermedad se detecta y maneja a tiempo.
Prevención
Medidas efectivas para prevenir o retrasar la retinopatía diabética:
- Controles oftalmológicos periódicos: recomendación general — examen oftalmológico con pupila dilatada al diagnóstico en diabetes tipo 2 y al cabo de los primeros años en tipo 1 (según edad y guías locales); posteriormente, controles anuales o más frecuentes si hay retinopatía.
- Mantener un buen control de glucosa (según las metas que indique su equipo de salud).
- Control de la presión arterial y colesterol, con tratamiento farmacológico cuando esté indicado.
- Estilo de vida saludable: dejar de fumar, dieta equilibrada y ejercicio regular.
- Atención durante el embarazo: mujeres con diabetes deben realizar evaluación oftalmológica antes o al inicio del embarazo y seguimiento durante el mismo.
Signos de alarma: cuándo acudir con urgencia
- Pérdida súbita o rápida de visión.
- Aparición de muchas «moscas volantes» nuevas o destellos de luz.
- Sensación de una cortina que cubre parte del campo visual.
Ante cualquiera de estos síntomas debe buscar atención oftalmológica de urgencia.
Pronóstico y recomendaciones finales
El pronóstico mejora mucho con detección precoz y tratamiento adecuado. Muchos pacientes mantienen una visión funcional durante años si siguen controles periódicos y las indicaciones médicas. Es esencial coordinar el cuidado entre el paciente, el médico de atención primaria/endocrinólogo y el oftalmólogo.
Si tiene diabetes, anote la fecha de su último examen ocular y programe revisiones regulares. Ante cualquier cambio visual, no espere: consulte con su oftalmólogo.