La lepra, actualmente denominada con más precisión enfermedad de Hansen, es una infección crónica causada por una bacteria. El nombre recuerda a Gerhard Armauer Hansen, el médico que identificó el agente causal en el siglo XIX. El microorganismo responsable es Mycobacterium leprae, miembro del grupo de las micobacterias; en términos generales, se trata de una bacteria.
Transmisión y epidemiología
La transmisión requiere, por lo general, un contacto prolongado y cercano con una persona no tratada. El contagio más probable es por secreciones respiratorias de corto alcance. La enfermedad tiene un periodo de incubación largo: los síntomas pueden aparecer desde meses hasta varios años después de la exposición. Además, una proporción elevada de la población parece tener inmunidad natural, por lo que la mayoría de las personas expuestas no desarrollan la enfermedad.
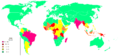
Históricamente la lepra ha existido en todo el mundo; en la actualidad la carga de la enfermedad está concentrada en países con menor acceso a diagnóstico y tratamiento. Gran parte de los casos notificados proceden de países en desarrollo, entre ellos la India y otras regiones tropicales. Las cifras de incidencia han variado con el tiempo según la vigilancia y los programas de tratamiento.
Manifestaciones clínicas
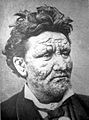
La enfermedad de Hansen afecta principalmente la piel y los nervios periféricos. Las lesiones cutáneas suelen consistir en manchas hipopigmentadas o eritematosas con pérdida de sensibilidad táctil y térmica. La afectación nerviosa puede producir engrosamiento de nervios periféricos, pérdida sensorial y, si no se trata, debilidad muscular y deformidades que llevan a discapacidad.
El espectro clínico es amplio y suele clasificarse según la carga bacilar y la respuesta inmunitaria del paciente en formas paucibacilares (menos bacterias, lesiones limitadas) y multibacilares (mayor número de bacterias, lesiones más extensas).
Diagnóstico
El diagnóstico se basa principalmente en la historia clínica y el examen físico: presencia de lesiones cutáneas con pérdida de sensibilidad y compromiso de nervios periféricos. En algunos casos se realizan pruebas adicionales como la baciloscopia de una muestra cutánea, biopsia, y pruebas moleculares (por ejemplo, PCR) para detectar material genético de Mycobacterium leprae cuando están disponibles.
Tratamiento y prevención
El tratamiento efectivo de la lepra consiste en esquemas combinados de fármacos que eliminan la bacteria y reducen la transmisión. Desde finales del siglo XX, la terapia farmacológica basada en múltiples principios activos ha permitido curar la mayor parte de los casos y reducir las complicaciones. Los programas de tratamiento usan medicamentos combinados de larga eficacia y, en muchos países, la disponibilidad de estos fármacos forma parte de los programas nacionales de control.
Entre los fármacos empleados se incluyen antibióticos específicos contra micobacterias; en la práctica clínica se indican regímenes combinados para evitar resistencias y acortar la duración del tratamiento. Además del tratamiento farmacológico, la detección temprana de casos y la atención para prevenir y rehabilitar secuelas neurológicas son fundamentales para reducir la discapacidad.
Impacto social e historia
La lepra ha estado rodeada por un estigma social importante. En muchas culturas fue considerada antiguamente un castigo divino por los pecados o atribuida a causas morales, lo que condujo a aislamiento y discriminación de las personas afectadas. La terminología y las políticas modernas buscan reducir este estigma: hoy se recomienda evitar términos peyorativos y referirse a las personas como «personas con lepra» o «personas afectadas por la enfermedad de Hansen».
Situación actual y perspectivas
Los programas de salud pública que combinan diagnóstico precoz, tratamiento multidroga y acciones para la rehabilitación han reducido la carga de la enfermedad en muchas regiones. No obstante, la lepra no ha sido erradicada y continúa siendo un desafío en zonas con recursos limitados. La investigación sigue avanzando en métodos de diagnóstico más sensibles, en la comprensión de la respuesta inmune y en estrategias para eliminar el estigma y mejorar el acceso a la atención.