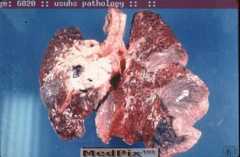
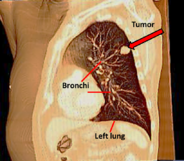
El cáncer de pulmón es el crecimiento incontrolado de células anormales en uno o ambos pulmones. El tabaquismo causa la mayoría de los cánceres de pulmón cuando el humo llega a los pulmones. El cáncer de pulmón mata a 1,8 millones de personas cada año, más que cualquier otro cáncer. Actualmente es la primera causa de muerte por cáncer en los hombres y la segunda en las mujeres.
La gran mayoría de las personas que padecen cáncer de pulmón han fumado durante muchos años. Sin embargo, hay tipos de cáncer de pulmón que aparecen en pacientes por lo demás sanos que nunca han fumado.
Tipos principales
Existen dos tipos principales de cáncer de pulmón, que se diferencian por el aspecto microscópico y el comportamiento clínico:
- Cáncer de pulmón de células no pequeñas (CPCNP o NSCLC): representa entre el 85% y el 90% de los casos. Es un grupo heterogéneo que incluye varios subtipos y suele avanzar más lentamente que el de células pequeñas.
- Cáncer de pulmón de células pequeñas (CPCP o SCLC): es menos frecuente, suele ser más agresivo, y con frecuencia se disemina rápidamente fuera del pulmón.
Cáncer de pulmón de células no pequeñas
El cáncer de pulmón de células no pequeñas (CPCNP) representa entre el 85% y el 90% de los casos de cáncer de pulmón. Existen tres tipos de cáncer de pulmón de células no pequeñas:
- Carcinoma de células escamosas (epidermoide)
- Adenocarcinoma
- Carcinoma de células grandes (indiferenciado)
Causas y factores de riesgo
- Tabaquismo: es la causa principal. El riesgo aumenta con los años y el número de cigarrillos consumidos (paquetes-año).
- Humo de segunda mano: exposición prolongada al humo ambiental aumenta el riesgo.
- Radón: gas radiactivo natural que puede acumularse en viviendas y edificios cerrados.
- Exposición laboral: asbestos, arsénico, cromo, níquel, sílice y otros carcinógenos industriales.
- Contaminación del aire: especialmente en zonas urbanas con altos niveles de partículas finas.
- Antecedentes familiares y factores genéticos: algunas mutaciones hereditarias o predisposiciones aumentan el riesgo.
- Enfermedades pulmonares crónicas: como la EPOC, pueden asociarse a mayor riesgo.
Síntomas
En fases tempranas el cáncer de pulmón puede no producir síntomas. Cuando aparecen, son a menudo inespecíficos:
- Tos persistente o cambio en una tos crónica.
- Expectoración con sangre (hemoptisis).
- Dolor torácico o en el pecho que empeora con la respiración o la tos.
- Dificultad para respirar (disnea) o sibilancias.
- Pérdida de peso y apetito.
- Cansancio persistente.
- Infecciones respiratorias recurrentes (bronquitis o neumonía).
- Ronquera (si el tumor afecta el nervio que controla la laringe).
- Síndromes paraneoplásicos: alteraciones hormonales o neurológicas ocasionadas por sustancias producidas por el tumor.
Diagnóstico
El diagnóstico combina pruebas de imagen y confirmación histológica:
- Radiografía de tórax: puede mostrar una masa o alteraciones, aunque no es diagnóstica.
- Tomografía computarizada (TC) torácica: define mejor ubicación y tamaño del tumor.
- Tomografía por emisión de positrones (PET-CT): evalúa actividad metabólica y busca metástasis.
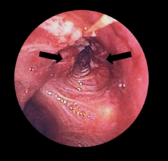
- Broncoscopia: permite visualizar las vías respiratorias y tomar biopsias.
- Biopsia percutánea con aguja o quirúrgica: confirma el tipo histológico y permite pruebas moleculares.
- Pruebas moleculares y de biomarcadores: para NSCLC es habitual estudiar EGFR, ALK, ROS1, BRAF, KRAS y la expresión de PD-L1, entre otros, que condicionan terapias dirigidas e inmunoterapias.
- Pruebas funcionales respiratorias y valoración cardiopulmonar: necesarias antes de considerar cirugía.
Estadificación
La estadificación determina la extensión de la enfermedad y guía el tratamiento. Para NSCLC se utiliza el sistema TNM (tumor, nódulos, metástasis) con estadios I–IV. En SCLC se clasifica habitualmente en:
- Limitado: enfermedad contenida en un hemitorax y ganglios regionales que puede tratarse con intención curativa.
- Extenso: enfermedad diseminada más allá de un hemitorax, con peor pronóstico y tratamiento más sistémico.
Tratamientos
El tratamiento depende del tipo histológico, la etapa, la función pulmonar y las características molecular del tumor, así como de la salud general del paciente.
Para cáncer de pulmón de células no pequeñas (NSCLC)
- Cirugía: resección pulmonar (lobectomía, neumonectomía, resecciones sublobares) en estadios tempranos resecables.
- Radioterapia: externa convencional o radioterapia estereotáctica corporal (SBRT) en pacientes no candidatos a cirugía o para control local.
- Quimioterapia: se usa en estadios avanzados, como terapia adyuvante/neoadyuvante alrededor de la cirugía, o en estadios metastásicos combinada con otros tratamientos.
- Terapias dirigidas: para tumores con alteraciones genéticas (por ejemplo EGFR, ALK, ROS1, BRAF) se emplean inhibidores específicos que suelen mejorar la respuesta y calidad de vida.
- Inmunoterapia: inhibidores de puntos de control inmunológico (p. ej. anti‑PD‑1/PD‑L1) pueden emplearse solos o en combinación con quimioterapia según la expresión de PD-L1 y el contexto clínico.
- Tratamiento paliativo: para aliviar síntomas (drenaje de derrames pleurales, radioterapia para dolor óseo, manejo del síndrome de vena cava superior, cuidados paliativos completos).
Para cáncer de pulmón de células pequeñas (SCLC)
- Quimioterapia y radioterapia combinadas: son la base del tratamiento; SCLC suele ser muy sensible inicialmente a la quimioterapia.
- Profilaxis craneal (PCI): en algunos pacientes con buena respuesta se considera para reducir el riesgo de metástasis cerebrales.
- Tratamiento sistémico en enfermedad extensa: quimioterapia con o sin inmunoterapia; control sintomático y cuidados de soporte.
Pronóstico
El pronóstico varía ampliamente según el estadio al diagnóstico y el tipo histológico. La detección en fases tempranas (I–II) y la resección quirúrgica ofrecen las mejores tasas de supervivencia a 5 años. En estadios avanzados o metastásicos la curación es menos frecuente, aunque las terapias modernas (terapias dirigidas e inmunoterapia) han mejorado la supervivencia y la calidad de vida de muchos pacientes.
Prevención y cribado
- Dejar de fumar: la medida preventiva más eficaz. La cesación reduce el riesgo incluso después de años de consumo.
- Evitar el humo de segunda mano y reducir exposiciones ocupacionales: medidas de control y protección.
- Medir y corregir radón en viviendas: en áreas de riesgo, la mitigación del radón reduce el riesgo a largo plazo.
- Cribado con TC de baja dosis: en personas de alto riesgo (historial de tabaquismo intenso y edad definida por guías nacionales), el cribado anual mediante tomografía torácica de baja dosis puede detectar tumores en fases tempranas y reducir la mortalidad por cáncer de pulmón. Los criterios exactos de selección varían entre países; consulte las recomendaciones locales o su médico.
Qué hacer si sospecha de cáncer de pulmón
- Consulte con su médico si tiene tos persistente, sangre en la expectoración, pérdida de peso inexplicada o dificultad respiratoria.
- Informe sobre su historial de tabaquismo, exposición a sustancias carcinógenas o antecedentes familiares.
- Si es fumador, solicite ayuda para dejar de fumar; existen tratamientos y programas de apoyo efectivos.
- Busque centros con experiencia en cáncer de pulmón para obtener acceso a equipos multidisciplinares y pruebas moleculares si se confirma el diagnóstico.
Apoyo y seguimiento
El diagnóstico de cáncer de pulmón afecta a la persona y a su entorno. Los equipos oncológicos ofrecen apoyo psicológico, sociosanitario y rehabilitación pulmonar. Además, la participación en ensayos clínicos puede ofrecer acceso a tratamientos novedosos. El seguimiento tras el tratamiento incluye controles clínicos, pruebas de imagen y manejo de efectos secundarios.
Si necesita información específica sobre prevención, criterios de cribado en su país o terapias disponibles, consulte con su médico o un servicio oncológico local.