Eutanasia: qué es, tipos, legalidad y debates éticos
Eutanasia: descubre qué es, sus tipos, marco legal y los principales debates éticos y sociales. Información clara para entender derechos, límites y controversias.
La eutanasia consiste en poner fin a la vida de una persona a causa de una enfermedad o un dolor que le ha causado un sufrimiento insoportable. Se diferencia del suicidio asistido, en el que una persona ayuda a otra a suicidarse, y del asesinato, en que el motivo principal no es aliviar el sufrimiento sino satisfacer fines del agresor. La eutanasia puede ser voluntaria, cuando la propia persona pide ayuda para acabar con su vida; eutanasia no voluntaria, cuando la persona no puede expresar su voluntad; o involuntaria, cuando se acaba con la vida de alguien contra su voluntad (esto último se considera, en términos jurídicos y éticos, un homicidio o asesinato).
También es útil distinguir entre eutanasia activa y pasiva. En la eutanasia activa se administra deliberadamente un fármaco letal para provocar la muerte; en la eutanasia pasiva se retiran tratamientos o se niega soporte vital con el efecto previsible de causar la muerte. Estas distinciones influyen tanto en debates éticos como en marcos legales.
La eutanasia es ilegal en la mayoría de los países, pero está permitida en un número reducido de jurisdicciones, bajo estrictas condiciones y protocolos. Entre ejemplos de países o regiones que han legislado sobre estas prácticas figuran Holanda, Bélgica y Victoria (Australia). En Nueva Zelanda, el Parlamento votó a favor del proyecto en 69 a 51 y la cuestión se sometió a un referéndum público vinculante. En los lugares donde se permite, las leyes suelen exigir normas y salvaguardias muy concretas: habitualmente que el paciente tenga una enfermedad grave o terminal, que su sufrimiento sea intolerable, y que exista capacidad de decisión, entre otros requisitos.
En Estados Unidos la eutanasia administrada por un tercero es, en general, ilegal, aunque en varios estados existen leyes o sentencias que permiten el suicidio asistido por médico. Por ejemplo, en algunos estados (como Washington, Oregón y Montana) los médicos pueden ayudar a pacientes a conseguir los medios para suicidarse. La diferencia práctica entre ambos enfoques es quién administra la sustancia letal: la eutanasia implica que un tercero—normalmente un profesional sanitario—administra el fármaco; en el suicidio asistido el paciente es quien toma la dosis. La Federación Mundial de Sociedades por el Derecho a Morir define el suicidio asistido por el médico (PAD) como "poner a disposición del paciente los medios letales para que los utilice en el momento que elija". En esos casos el paciente toma la dosis por sí mismo; es eutanasia cuando el médico tiene el papel principal de acabar con la vida del paciente administrándole la medicación.
Las leyes que permiten eutanasia o suicidio asistido suelen incorporar múltiples salvaguardias para reducir riesgos de abuso. Entre las medidas más comunes se incluyen:
- Comprobación de que la solicitud es voluntaria, informada y reiterada.
- Evaluación de la capacidad mental del solicitante y descartar trastornos psiquiátricos que alteren el juicio.
- Confirmación de que existe una enfermedad grave, irreversible o una condición que genera sufrimiento intolerable.
- Periodo de espera y posibilidad de reconsideración.
- Segundas opiniones médicas independientes y, a menudo, revisión por comités o autoridades sanitarias.
- Registro formal del procedimiento y transparencia estadística para control y vigilancia.
Alternativas y cuidados paliativos: en el debate público se subraya la importancia de ofrecer cuidados paliativos de calidad, control del dolor y apoyo psicológico como parte obligatoria del proceso, y de facilitar medidas terapéuticas y sociales que reduzcan el sufrimiento antes de considerar medidas que pongan fin a la vida.
Principales argumentos en el debate ético (resumen):
- Autonomía y dignidad: quienes defienden la eutanasia sostienen que las personas con capacidad deberían poder decidir sobre el final de su vida para evitar sufrimiento prolongado y preservar su autonomía y dignidad.
- Alivio del sufrimiento: se argumenta que, en casos de dolor refractario o pérdida de calidad de vida extrema, la eutanasia puede ser un acto compasivo.
- Sanctidad de la vida y objeción de conciencia: los opositores reivindican el valor intrínseco de la vida y alertan sobre riesgos para grupos vulnerables; también muchas profesiones sanitarias invocan la objeción de conciencia.
- Pendiente resbaladiza (slippery slope): existe la preocupación de que la legalización pueda ampliar progresivamente los criterios hasta incluir casos no previstos inicialmente, afectando en particular a personas mayores, discapacitadas o en situación de exclusión.
- Igualdad y derechos de las personas con discapacidad: algunos defensores de derechos humanos y movimientos por la discapacidad advierten que la normalización de la eutanasia puede reforzar prejuicios sociales que consideran la vida con discapacidad menos digna.
Aspectos prácticos y profesionales: los profesionales sanitarios se enfrentan a dilemas sobre su papel, la relación médico-paciente, responsabilidad legal y objeción de conciencia. Muchos marcos legales permiten que los profesionales se nieguen a participar, siempre que se garantice el acceso al derecho cuando esté legislado. Las leyes suelen especificar procedimientos de documentación y control para proteger tanto al paciente como al personal sanitario.
Información y cifras: las cifras varían según la jurisdicción y la forma en que se registren los casos. Donde la eutanasia y el suicidio asistido están legalizados, las autoridades sanitarias suelen publicar informes anuales que detallan número de solicitudes, motivos médicos, edad y cumplimiento de requisitos legales; estos informes son útiles para evaluar el impacto y la efectividad de las salvaguardias.
Conclusión: la eutanasia plantea cuestiones médicas, legales, éticas y sociales complejas. Cualquier discusión responsable debería considerar la protección de los más vulnerables, la promoción de cuidados paliativos y la claridad de procedimientos y controles legales. Informarse sobre la legislación y los recursos locales, así como consultar a profesionales sanitarios y a servicios de apoyo, es esencial para quien se enfrenta a estas decisiones.
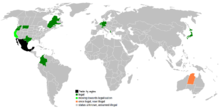
Países en los que se ha permitido o se permite la eutanasia

Países en los que se ha permitido o se permite la eutanasia
Tipos de eutanasia
La eutanasia puede ser activa o pasiva, y voluntaria, no voluntaria e involuntaria. Muchas personas ven diferencias importantes y pueden aceptar algunos tipos pero no otros.
Eutanasia activa y pasiva
La eutanasia pasiva significa dejar morir a una persona. Se deja morir a un enfermo terminal, incluso si el tratamiento puede ayudarle a vivir más tiempo. Esto incluye retirar el soporte vital, como el ventilador que se utiliza para mantener a la persona con vida, o no darle comida o agua. La eutanasia activa significa hacer algo para acabar con la vida de una persona. Puede ser una inyección o unas pastillas que le causen la muerte.
Algunas personas consideran que la eutanasia pasiva es una opción más aceptable, porque no es un acto deliberado para matar. Sin embargo, otros sostienen que una vez que alguien ha decidido permitir que otra persona muera, debe hacerlo lo más rápido e indoloro posible, y luego actuar para provocar su muerte. Esto también se conoce como homicidio piadoso.
Eutanasia voluntaria, no voluntaria e involuntaria
La eutanasia voluntaria es cuando alguien pide que se le permita morir o que se le mate. La gente que cree en la eutanasia suele considerarla la mejor opción, porque está claro que la persona quiere morir. Si la persona no puede decir que quiere morir, pero la gente cree que pediría morir si pudiera, entonces se trata de una eutanasia no voluntaria. La eutanasia no voluntaria es una opción para las personas que están en coma o que son muy jóvenes, ya que no pueden decir lo que quieren. La eutanasia involuntaria es cuando se mata a alguien aunque haya pedido no morir, o cuando podría haber pedido morir pero no lo hizo. Mucha gente piensa que esto es un asesinato, no una eutanasia.
Estos tipos de eutanasia pueden ser mixtos. Si alguien pide morir, y otra persona le pone una inyección que le matará, entonces es eutanasia voluntaria activa. Alguien en coma que se mantiene vivo con un ventilador, y los médicos lo apagan y muere, sería eutanasia pasiva no voluntaria.
Tipos de eutanasia
La eutanasia puede ser activa o pasiva, y voluntaria, no voluntaria e involuntaria. Muchas personas ven diferencias importantes y pueden aceptar algunos tipos pero no otros.
Eutanasia activa y pasiva
La eutanasia pasiva significa dejar morir a una persona. Se deja morir a un enfermo terminal, incluso si el tratamiento puede ayudarle a vivir más tiempo. Esto incluye retirar el soporte vital, como el ventilador que se utiliza para mantener a la persona con vida, o no darle comida o agua. La eutanasia activa significa hacer algo para acabar con la vida de una persona. Puede ser una inyección o unas pastillas que le causen la muerte.
Algunas personas consideran que la eutanasia pasiva es una opción más aceptable, porque no es un acto deliberado para matar. Sin embargo, otros sostienen que una vez que alguien ha decidido permitir que otra persona muera, debe hacerlo lo más rápido e indoloro posible, y luego actuar para provocar su muerte. Esto también se conoce como homicidio piadoso.
Eutanasia voluntaria, no voluntaria e involuntaria
La eutanasia voluntaria es cuando alguien pide que se le permita morir o que se le mate. La gente que cree en la eutanasia suele considerarla la mejor opción, porque está claro que la persona quiere morir. Si la persona no puede decir que quiere morir, pero la gente cree que pediría morir si pudiera, entonces se trata de una eutanasia no voluntaria. La eutanasia no voluntaria es una opción para las personas que están en coma o que son muy jóvenes, ya que no pueden decir lo que quieren. La eutanasia involuntaria es cuando se mata a alguien aunque haya pedido no morir, o cuando podría haber pedido morir pero no lo hizo. Mucha gente piensa que esto es un asesinato, no una eutanasia.
Estos tipos de eutanasia pueden ser mixtos. Si alguien pide morir, y otra persona le pone una inyección que le matará, entonces es eutanasia voluntaria activa. Alguien en coma que se mantiene vivo con un ventilador, y los médicos lo apagan y muere, sería eutanasia pasiva no voluntaria.
Argumentos sobre la eutanasia
Algunas personas creen que la eutanasia debería estar permitida, y otras piensan que no.
Pendiente resbaladiza
Algunas personas creen que permitir la eutanasia hará que ocurran cosas malas. Si se permite para las personas que piden morir, entonces podría permitirse para las personas que están muy enfermas pero que no pueden pedir morir. Si eso sucede, entonces tal vez se permita para personas que están muy enfermas y no se recuperarán, pero que no quieren morir. Esto se llama el argumento de la "pendiente resbaladiza".
Las personas que creen en el argumento de la pendiente resbaladiza señalan momentos en los que esto ocurrió. En Alemania, Adolf Hitler permitió que se matara a niños discapacitados, y lo llamó eutanasia. La gente ahora está de acuerdo en que esto estuvo mal, pero si se permitiera la eutanasia podría volver a ocurrir. Creen que es un riesgo demasiado grande permitir la eutanasia.
Otras personas dicen que hay una gran diferencia entre matar a una persona muy enferma que pide morir, y matar a un niño con una discapacidad. No creen que la eutanasia conduzca a cosas malas. Dicen que las acciones de Hitler no eran eutanasia.
La Asociación Médica Americana (AMA) y otros médicos creen que la función del médico es ayudar, no matar a las personas.[] En un estudio, el 76% de los médicos afirmaron que no practicarían la eutanasia, aunque fuera legal.[] Creen que los pacientes no confiarían en ellos. En los Países Bajos, donde la eutanasia es legal, el 60% de las personas mayores que participaron en un estudio tenían miedo de que sus médicos les mataran. []
Argumentos sobre la eutanasia
Algunas personas creen que la eutanasia debería estar permitida, y otras piensan que no.
Pendiente resbaladiza
Algunas personas creen que permitir la eutanasia hará que ocurran cosas malas. Si se permite para las personas que piden morir, entonces podría permitirse para las personas que están muy enfermas pero que no pueden pedir morir. Si eso sucede, entonces tal vez se permita para personas que están muy enfermas y no se recuperarán, pero que no quieren morir. Esto se llama el argumento de la "pendiente resbaladiza".
Las personas que creen en el argumento de la pendiente resbaladiza señalan momentos en los que esto ocurrió. En Alemania, Adolf Hitler permitió que se matara a niños discapacitados, y lo llamó eutanasia. La gente ahora está de acuerdo en que esto estuvo mal, pero si se permitiera la eutanasia podría volver a ocurrir. Creen que es un riesgo demasiado grande permitir la eutanasia.
Otras personas dicen que hay una gran diferencia entre matar a una persona muy enferma que pide morir, y matar a un niño con una discapacidad. No creen que la eutanasia conduzca a cosas malas. Dicen que las acciones de Hitler no eran eutanasia.
La Asociación Médica Americana (AMA) y otros médicos creen que la función del médico es ayudar, no matar a las personas.[] En un estudio, el 76% de los médicos afirmaron que no practicarían la eutanasia, aunque fuera legal.[] Creen que los pacientes no confiarían en ellos. En los Países Bajos, donde la eutanasia es legal, el 60% de las personas mayores que participaron en un estudio tenían miedo de que sus médicos les mataran. []
Alternativas a la eutanasia
Cuidados paliativos
Los cuidados paliativos consisten en que las personas que están enfermas y van a morir reciben cuidados especiales para que estén más cómodas. Pueden incluir cuidados paliativos, cuando el paciente es enviado a un hospital especial para personas que están muriendo. Los cuidados paliativos pueden incluir el alivio del dolor y la ayuda al paciente y a su familia para que acepten la muerte. En algunos casos, los médicos administran al paciente fármacos que le hacen permanecer dormido, para que no sienta dolor.
Los cuidados paliativos no son perfectos, por lo que no siempre se consideran un sustituto de la eutanasia. Sigue habiendo algo de dolor, y puede haber otros efectos secundarios, en los que el paciente puede seguir sintiéndose muy enfermo. Los cuidados paliativos no están disponibles para todas las personas, y no todas las personas que desean morir mediante la eutanasia están tan enfermas que morirán pronto. Algunas personas tienen cuerpos sanos, pero sufren de otras maneras, y los cuidados paliativos no siempre les ayudarán.
Principio del doble efecto
El principio del doble efecto fue descrito por primera vez por Tomás de Aquino hace más de 700 años. Dice que a veces está bien hacer una cosa mala si ocurre algo bueno, y si no se quería un final malo. Aquino utilizó el ejemplo de la autodefensa: a veces una persona mata a alguien que le ataca, pero matar no era lo que la persona pretendía. Sólo querían protegerse a sí mismos. Así que aunque matar a alguien es malo, querer protegerse no lo era.
Algunas personas dicen que los médicos pueden tratar a una persona para reducir su dolor, y como resultado la persona morirá antes. Si el médico da el tratamiento para ayudar al paciente a morir, entonces es eutanasia. Pero si el médico da el tratamiento para detener el dolor, y no tiene la intención de que el paciente muera, entonces puede no ser eutanasia, incluso si el médico sabía que el tratamiento mataría al paciente.
Suicidio asistido
El suicidio es cuando una persona se suicida. A veces, cuando una persona está muy enferma necesita ayuda para morir, y esto se llama suicidio asistido. En algunos países se permite la ayuda siempre que no se mate a la persona, y puede verse como una opción más aceptable porque debe ser la propia decisión de la persona. Como la persona que ayuda no mata, no siempre se considera eutanasia.
Alternativas a la eutanasia
Cuidados paliativos
Los cuidados paliativos consisten en que las personas que están enfermas y van a morir reciben cuidados especiales para que estén más cómodas. Pueden incluir cuidados paliativos, cuando el paciente es enviado a un hospital especial para personas que están muriendo. Los cuidados paliativos pueden incluir el alivio del dolor y la ayuda al paciente y a su familia para que acepten la muerte. En algunos casos, los médicos administran al paciente fármacos que le hacen permanecer dormido, para que no sienta dolor.
Los cuidados paliativos no son perfectos, por lo que no siempre se consideran un sustituto de la eutanasia. Sigue habiendo algo de dolor, y puede haber otros efectos secundarios, en los que el paciente puede seguir sintiéndose muy enfermo. Los cuidados paliativos no están disponibles para todas las personas, y no todas las personas que desean morir mediante la eutanasia están tan enfermas que morirán pronto. Algunas personas tienen cuerpos sanos, pero sufren de otras maneras, y los cuidados paliativos no siempre les ayudarán.
Principio del doble efecto
El principio del doble efecto fue descrito por primera vez por Tomás de Aquino hace más de 700 años. Dice que a veces está bien hacer una cosa mala si ocurre algo bueno, y si no se quería un final malo. Aquino utilizó el ejemplo de la autodefensa: a veces una persona mata a alguien que le ataca, pero matar no era lo que la persona pretendía. Sólo querían protegerse a sí mismos. Así que aunque matar a alguien es malo, querer protegerse no lo era.
Algunas personas dicen que los médicos pueden tratar a una persona para reducir su dolor, y como resultado la persona morirá antes. Si el médico da el tratamiento para ayudar al paciente a morir, entonces es eutanasia. Pero si el médico da el tratamiento para detener el dolor, y no tiene la intención de que el paciente muera, entonces puede no ser eutanasia, incluso si el médico sabía que el tratamiento mataría al paciente.
Suicidio asistido
El suicidio es cuando una persona se suicida. A veces, cuando una persona está muy enferma necesita ayuda para morir, y esto se llama suicidio asistido. En algunos países se permite la ayuda siempre que no se mate a la persona, y puede verse como una opción más aceptable porque debe ser la propia decisión de la persona. Como la persona que ayuda no mata, no siempre se considera eutanasia.
Páginas relacionadas
- Derecho a morir
- ↑ Diaconescu, A. (2012). Euthanasia. Contemporary Readings In Law & Social Justice, 4(2), 474-483.
Preguntas y respuestas
P: ¿Qué es la eutanasia?
R: La eutanasia es cuando se pone fin intencionadamente a la vida de una persona debido a una enfermedad o a un dolor que la han hecho sufrir.
P: ¿En qué se diferencia la eutanasia del suicidio asistido?
R: El suicidio asistido consiste en que alguien ayude a otra persona a quitarse la vida, mientras que la eutanasia consiste en acabar con la vida de una persona sin su ayuda.
P: ¿Es legal la eutanasia en la mayoría de los países?
R: No, la eutanasia es ilegal en la mayoría de los países. Sólo está permitida en unos pocos lugares como los Países Bajos, Bélgica y Victoria (Australia).
P: ¿Qué votó el Parlamento neozelandés sobre la eutanasia?
R: El Parlamento neozelandés votó 69 a 51 a favor de aprobar el proyecto de ley sobre la elección del final de la vida.
P: ¿Existen normas para los casos en los que se permite la eutanasia?
R: Sí, en los casos en los que está permitida existen muchas normas y sólo puede utilizarse en casos en los que el paciente padezca una enfermedad terminal.
P: ¿Es legal el suicidio asistido por un médico en algunos estados de EE.UU.?
R: Sí, el suicidio asistido por un médico es legal en Washington, Oregón y Montana.
P: ¿En qué se diferencia el suicidio asistido por un médico de la eutanasia?
R: El suicidio asistido por un médico significa que se ponen medios letales a disposición del paciente para que los utilice a su elección; sin embargo, con la eutanasia suele ser el médico quien administra el veneno para acabar con la vida del paciente.
Buscar dentro de la enciclopedia