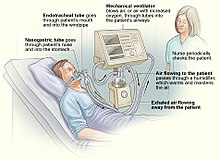
Un ventilador es una máquina que mueve artificialmente el aire dentro y fuera de los pulmones de un paciente para ayudarle a respirar si ese paciente no puede respirar por sí mismo o no puede respirar correctamente. Algunos ventiladores también pueden utilizarse para anestesiar a los pacientes y pueden formar parte de una máquina de anestesia.
Funciones principales
- Sostener la ventilación: insuflar aire/mezcla de gases hacia los pulmones cuando la respiración espontánea es insuficiente o ausente.
- Soporte respiratorio parcial: ayudar al paciente a respirar, reduciendo el trabajo respiratorio mientras conserva cierto esfuerzo espontáneo.
- Mejorar el intercambio gaseoso: corregir hipoxemia (bajo oxígeno) e hipercapnia (elevado dióxido de carbono) mediante control de volumen y/o presión y ajuste de la fracción inspirada de oxígeno (FiO2).
- Permitir procedimientos: facilitar la anestesia y la ventilación controlada durante intervenciones quirúrgicas.
Componentes y parámetros básicos
- Fuente de gas: suministro de oxígeno y aire comprimido o mezcla respirable.
- Sistema de control: electrónica y software que regulan modos y parámetros.
- Circuito respiratorio: tubos, válvulas, filtros y humidificadores que unen al paciente con el ventilador.
- Parámetros clave:
- Volumen tidal (VT): cantidad de aire entregada en cada inspiración (ml/kg).
- Frecuencia respiratoria (FR o RR): respiraciones por minuto.
- FiO2: fracción inspirada de oxígeno (% de O2 en la mezcla).
- PEEP: presión positiva al final de la espiración para mantener alveolos abiertos.
- Presión inspiratoria / presión objetivo: en modos basados en presión, límite de presión aplicada.
- Relación I:E: tiempo inspiratorio frente a tiempo espiratorio.
- Sensibilidad o trigger: cuánto esfuerzo del paciente se necesita para que el ventilador entregue una inspiración asistida.
Modos de ventilación más usados
- Ventilación controlada (AC o A/C): el ventilador entrega un volumen o presión preset en cada respiración, sea que el paciente inicie la respiración o no.
- Ventilación asistida-controlada por volumen (VCV) y por presión (PCV): parámetros objetivo son volumen o presión, respectivamente.
- SIMV (sincronizada): combina respiraciones controladas con respiraciones espontáneas permitidas entre ciclos.
- PSV (presión de soporte): apoya las respiraciones espontáneas con una presión fija para disminuir el trabajo respiratorio.
- CPAP/BiPAP (no invasivo): presión positiva continua o dos niveles de presión aplicados mediante mascarilla para evitar intubación en algunos pacientes.
Indicaciones habituales
- Insuficiencia respiratoria hipoxémica (p. ej., SDRA, neumonía severa).
- Insuficiencia respiratoria hipercápnica (p. ej., exacerbación grave de EPOC).
- Protección de la vía aérea (coma, riesgo de aspiración).
- Soporte postoperatorio en cirugía mayor o durante anestesia general.
- Insuficiencia respiratoria aguda en el contexto de shock o trauma que comprometa la respiración.
Uso en la UCI
En la Unidad de Cuidados Intensivos (UCI) el ventilador es una herramienta central para el manejo de pacientes con fallo respiratorio. El equipo se selecciona y ajusta individualmente según la patología, la mecánica pulmonar y los objetivos de oxigenación y ventilación. Las estrategias protectoras para evitar daño pulmonar inducido por ventilación (VILI) incluyen volúmenes tidal bajos (p. ej., 6 ml/kg de peso ideal) y control estricto de presiones plateau.
En la UCI también es frecuente:
- Monitorizar gases sanguíneos arteriales (GSA) para ajustar FiO2 y ventilación.
- Registrar presiones: presión pico, presión plateau, y calcular la complacencia.
- Aplicar técnicas de reclutamiento alveolar, pronación en SDRA moderado-grave, y manejo estricto de secreciones y sedación.
Uso en anestesia
En el quirófano los ventiladores integrados en las máquinas de anestesia permiten ventilar durante anestesia general controlada. Se suelen usar modos controlados con control estricto del volumen y la frecuencia, además de monitorización continua de:
- EtCO2 (capnografía): nivel de CO2 al final de la espiración, útil para confirmar ventilación efectiva.
- FiO2 y concentraciones de anestésico inhalado: administración y medición precisas de gases anestésicos.
- Alarmas y seguridad: detección de desconexión, alta presión o apnea.
Monitoreo y alarmas
- Presiones: pico, plateau y PEEP — para detectar obstrucción, broncoespasmo o pérdida de complacencia.
- Volúmenes: volumen corriente y volumen minuto.
- Gases: saturación de oxígeno (SpO2), EtCO2 y gases sanguíneos si es necesario.
- Alarmas comunes: alta presión (posible obstrucción o broncoespasmo), baja presión (fuga o desconexión), apnea, baja/minuta ventilatoria baja.
Complicaciones y medidas de prevención
- Barotrauma/Volutrauma: lesión por presiones o volúmenes excesivos — prevenir con volúmenes bajos y límites de presión.
- Infecciones asociadas al ventilador (VAP): seguir medidas de higiene, circuitos adecuados y protocolos de prevención.
- Atelectasia y daño por oxígeno: ajustar PEEP y FiO2 para evitar colapso alveolar y toxicidad por oxígeno.
- Efectos hemodinámicos: alta PEEP puede disminuir el retorno venoso y afectar la presión arterial — monitorizar y ajustar.
Control de infecciones y humidificación
Es importante utilizar filtros de alta eficiencia cuando corresponda, cambiar circuitos según protocolos y asegurar humidificación adecuada del gas inspirado para evitar daño de la mucosa y formación de tapones mucosos. Las normas de limpieza, higiene de manos y manejo de secreciones reducen el riesgo de VAP.
Destete y retirada del ventilador
- El objetivo es retirar el soporte cuando el paciente logra ventilación espontánea suficiente y criterios clínicos y gasométricos favorables.
- Métodos: reducción progresiva de soporte, pruebas de respiración espontánea (SBT) con presión de soporte baja o T-piece, y evaluación de intercambio gaseoso y fuerza inspiratoria.
- La extubación se realiza cuando el paciente puede mantener vía aérea, protector de vía aérea funcional y valores adecuados de respiración y oxigenación.
Consideraciones de seguridad
- Personal formado en manejo de ventiladores y algoritmos de emergencia.
- Comprobaciones diarias del equipo, revisión de tubos y conexiones y verificación de alarmas funcionales.
- Documentación y protocolos locales para modos de ventilación, cambios de circuito y medidas de aislamiento en infecciones contagiosas.
En resumen, el ventilador mecánico es una herramienta esencial en medicina crítica y anestesia que, bien utilizada, salva vidas. Su manejo requiere comprensión de modos, parámetros y riesgos, así como monitorización continua y aplicación de medidas de seguridad e higiene.