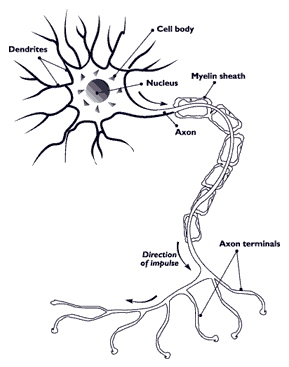
La esclerosis múltiple (EM) es una enfermedad grave que empeora con el tiempo. En esta enfermedad, la guardia natural del cuerpo contra la enfermedad (el sistema inmunitario) daña las cubiertas de grasa llamadas vainas de mielina que rodean las células nerviosas (neuronas) del sistema nervioso central. La enfermedad tiene efectos diferentes en cada persona, y puede hacer que el cuerpo, la vista, el habla y la mente de las personas funcionen mal. Las personas con EM no suelen vivir tanto como las personas sanas.
En las personas sanas, las vainas de mielina ayudan a las neuronas a funcionar. Las señales eléctricas de las neuronas se mueven rápidamente a través de axones largos y estrechos como la electricidad en un cable. La mielina es como el aislante que rodea el cable y mantiene la señal fuerte impidiendo que se salga del cable antes del final. Una persona con EM tiene una mielina demasiado fina o que ha desaparecido por completo. Sin la cubierta protectora, las señales entre las neuronas no viajan bien. Por ello, la mente y el cuerpo no pueden funcionar como lo hacen normalmente.
¿Qué causa la esclerosis múltiple?
La EM es una enfermedad autoinmune: el propio sistema inmunitario ataca por error la mielina. No se conoce una única causa, pero participan varios factores:
- Predisposición genética: ciertos genes aumentan la susceptibilidad, aunque la EM no es directamente hereditaria como una enfermedad monogénica.
- Factores ambientales: deficiencia de vitamina D, exposición a virus (especialmente el virus de Epstein-Barr), tabaquismo y ciertos patrones geográficos se han asociado con mayor riesgo.
- Interacción complejo gen-ambiente: la combinación de vulnerabilidad genética y factores ambientales parece desencadenar la respuesta autoinmune.
Tipos de esclerosis múltiple
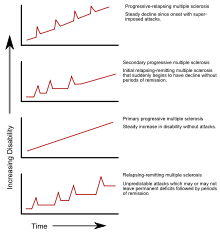
- Forma remitente-recurrente (EMRR o RRMS): la más frecuente. Se caracteriza por brotes (exacerbaciones) seguidos de recuperaciones totales o parciales.
- EM secundaria progresiva (EMSP o SPMS): puede desarrollarse a partir de la forma remitente-recurrente y presenta progresión gradual de la discapacidad con o sin brotes superpuestos.
- EM primaria progresiva (EMPP o PPMS): desde el inicio hay un empeoramiento constante sin fases claras de remisión.
Síntomas
Los síntomas varían mucho según las áreas del sistema nervioso afectadas. Pueden aparecer de forma repentina (brotes) o progresar lentamente:
- Debilidad o sensación de torpeza en brazos o piernas.
- Entumecimiento u hormigueo.
- Problemas de visión: visión borrosa, pérdida de visión en un ojo, dolor al mover el ojo (neuritis óptica).
- Problemas de equilibrio y coordinación, mareos.
- Espasticidad y calambres musculares.
- Fatiga intensa y persistente (uno de los síntomas más incapacitantes).
- Dolor neuropático.
- Trastornos urinarios y intestinales (urgencia, incontinencia, estreñimiento).
- Alteraciones cognitivas (dificultades de memoria, atención y velocidad de procesamiento).
- Alteraciones del habla y de la deglución, y cambios emocionales o depresivos.
Diagnóstico
El diagnóstico se basa en la combinación de síntomas clínicos y pruebas complementarias. Entre los procedimientos más utilizados están:
- Historia clínica y exploración neurológica: para identificar signos de afectación del sistema nervioso central en distintos momentos y lugares (criterio de diseminación temporal y espacial).
- Resonancia magnética (RM) cerebral y medular: detecta lesiones características en la sustancia blanca (placas) y es la prueba más útil.
- Punción lumbar: análisis del líquido cefalorraquídeo para detectar bandas oligoclonales y otros marcadores de inflamación.
- Potenciales evocados: evalúan la velocidad de conducción nerviosa y pueden mostrar lesiones subclínicas.
- Análisis de sangre: para descartar otras enfermedades con manifestaciones similares (infecciones, enfermedades autoinmunes, deficiencias).
Tratamiento
El tratamiento de la EM tiene tres objetivos principales: tratar las recaídas agudas, modificar el curso de la enfermedad y manejar los síntomas y la discapacidad.
Tratamiento de las recaídas
- Corticosteroides: metilprednisolona intravenosa o prednisona oral para acortar la duración del brote y reducir la inflamación.
- Plasmaféresis: en casos graves que no responden a corticoides, especialmente en formas fulminantes.
Tratamientos modificadores de la enfermedad (TME)
Estos fármacos reducen la frecuencia de brotes y la actividad inflamatoria vista en la RM, y pueden retardar la progresión de la discapacidad. Incluyen diferentes familias:
- Interferones beta y acetato de glatiramer.
- Anticuerpos monoclonales (por ejemplo, natalizumab, ocrelizumab) y otros tratamientos biológicos.
- Fármacos de toma oral (por ejemplo, fingolimod, siponimod, cladribina).
La elección depende del tipo de EM, la intensidad de la actividad, perfil de riesgo del paciente y efectos secundarios. Es fundamental el seguimiento por un neurólogo experto en EM.
Tratamiento sintomático y rehabilitación
- Fisioterapia y terapia ocupacional para mejorar movilidad, equilibrio y actividades de la vida diaria.
- Tratamientos para la espasticidad: baclofeno, tizanidina, inyecciones de toxina botulínica.
- Manejo del dolor neuropático: anticonvulsivantes y antidepresivos neuropáticos.
- Tratamiento de la fatiga: estrategias de energía, ejercicio adaptado, en algunos casos medicamentos (p. ej. modafinilo).
- Soporte para problemas urinarios y sexuales: fármacos, entrenamiento vesical y dispositivos cuando proceda.
- Intervención psicológica y apoyo social para afrontar el impacto emocional.
Cuidados y medidas de autocuidado
- Ejercicio físico regular: adaptado a la capacidad individual, mejora la fuerza, el estado de ánimo y la fatiga.
- Dieta equilibrada: no hay una dieta única para la EM, pero mantener un peso saludable y una nutrición adecuada ayuda al bienestar general.
- Evitar el tabaquismo: relacionado con peor curso de la enfermedad.
- Suplementación de vitamina D: muchos pacientes tienen niveles bajos; el aumento a y mantener niveles adecuados puede ser beneficioso bajo supervisión médica.
- Vacunaciones: vacunas inactivadas son recomendables; la planificación con el neurólogo es importante si se van a usar tratamientos inmunosupresores.
Pronóstico
El curso de la EM es muy variable. Muchos pacientes con tratamiento precoz mantienen una buena calidad de vida y una esperanza de vida cercana a la población general. La progresión depende del tipo de EM, la edad de inicio, la carga de lesiones en la RM y la respuesta al tratamiento.
Prevención y reducción del riesgo
No existe una manera garantizada de prevenir la EM. Sin embargo, medidas que pueden reducir riesgos o mejorar el pronóstico incluyen:
- Evitar fumar.
- Mantener niveles adecuados de vitamina D.
- Tratar infecciones y llevar un estilo de vida saludable (ejercicio, alimentación, control del estrés).
Cuándo acudir al médico
Consulte con un profesional si aparece:
- Visión borrosa o pérdida visual en un ojo.
- Debilidad progresiva, pérdida de sensibilidad o dificultades para caminar.
- Problemas nuevos de control de esfínteres o cambios cognitivos notables.
Ante un brote grave (por ejemplo, pérdida importante de visión o debilidad brusca) acuda a urgencias para valoración y tratamiento precoz.
La esclerosis múltiple es una enfermedad compleja, pero los avances en diagnóstico y en tratamientos modificadores han mejorado mucho las perspectivas. El manejo multidisciplinario y el seguimiento continuado con un equipo especializado son clave para optimizar la calidad de vida.