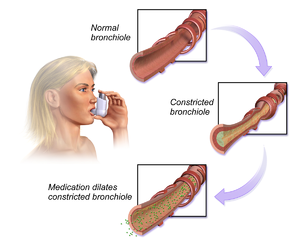
Un broncodilatador es una sustancia que dilata (abre) los bronquios y los bronquiolos, lo que aumenta el flujo de aire hacia los pulmones. Los broncodilatadores pueden ser endógenos (se originan de forma natural en el organismo) o pueden ser medicamentos que se toman para tratar las dificultades respiratorias. Son más útiles en las enfermedades pulmonares obstructivas. El asma y la enfermedadpulmonar obstructivalas más comunes. También se utilizan para tratar las obstrucciones respiratorias que suelen producirse cuando se tiene un resfriado común. Los médicos los prescriben con frecuencia y son muy comunes en los hogares. Aunque esto sigue siendo algo controvertido, podrían ser útiles en la bronquiolitis y las bronquiectasias.Se prescriben a menudo pero no se ha demostrado su importancia en las enfermedades pulmonares restrictivas.
Mecanismo de acción
Los broncodilatadores actúan relajando la musculatura lisa de las vías aéreas o bloqueando la contracción mediada por el sistema nervioso parasimpático, lo que reduce la resistencia al flujo aéreo y facilita la ventilación. Según su mecanismo, pueden:
- Estimular receptores beta2 (agonistas beta2): provocan relajación directa del músculo bronquial.
- Bloquear receptores muscarínicos (antagonistas muscarínicos/anticolinérgicos): impiden la broncoconstricción mediada por acetilcolina.
- Inhibir fosfodiesterasas (metilxantinas): aumentan el AMP cíclico intracelular y ejercen un efecto broncodilatador y leve antiinflamatorio.
Tipos de broncodilatadores
- Agonistas beta2 de acción corta (SABA): salbutamol (albuterol), terbutalina. Se usan como fármacos de rescate en crisis agudas y para alivio rápido de la disnea.
- Agonistas beta2 de acción prolongada (LABA): salmeterol, formoterol, indacaterol. Indicados para mantenimiento y control de síntomas en asma y EPOC; no se usan como única terapia en asma sin corticoide inhalado.
- Anticolinérgicos de acción corta (SAMA): ipratropio. Utilizados en exacerbaciones y en combinación con SABA en EPOC aguda o crónica.
- Anticolinérgicos de acción prolongada (LAMA): tiotropio, glicopirronio, aclidinio. Son pilares del tratamiento de mantenimiento en EPOC y útiles en asma cuando está indicado.
- Metilxantinas: teofilina. Tienen efecto broncodilatador y cierta actividad antiinflamatoria; su uso ha disminuido por perfil de efectos y necesidad de monitorización de niveles plasmáticos.
- Adrenérgicos y otros: en situaciones agudas graves se puede usar adrenalina (epinefrina) subcutánea o intramuscular en anafilaxia; broncodilatadores parenterales (por ejemplo, salbutamol IV) en casos seleccionados y bajo monitorización.
Formas de administración y dispositivos
- Inhaladores presurizados (MDI) con o sin espaciador: permiten administración directa a las vías aéreas.
- Inhaladores de polvo seco (DPI): requieren una inspiración más profunda para depositar el fármaco.
- Nebulizadores: útiles en niños, ancianos o durante exacerbaciones graves; entregan solución medicamentosa en aerosol continuo.
- Vía oral o parenteral: comprimidos, jarabes, o administración IV/IM en casos específicos; suelen producir más efectos sistémicos.
Indicaciones principales
- Asma: alivio de broncoespasmo agudo (SABA) y control a largo plazo combinado con corticoides inhalados (LABA/LAMA según caso).
- EPOC: broncodilatadores de larga duración (LAMA, LABA) son la base del tratamiento; combinaciones mejoran síntomas y reducen exacerbaciones.
- Exacerbaciones agudas: SABA (con o sin ipratropio) por nebulización o inhalador con espaciador; oxigenoterapia y corticoides sistémicos si procede.
- Bronquiolitis y bronquiectasias: uso discutido; en algunos pacientes se prueban broncodilatadores para evaluar respuesta clínica.
- Obstrucción bronquial de causa infecciosa leve: pueden proporcionar alivio sintomático en resfriados con broncoespasmo.
Efectos secundarios y precauciones
Los efectos adversos dependen del fármaco y la vía de administración. Los más comunes incluyen:
- Temblores, cefalea, nerviosismo.
- Taquicardia, palpitaciones; riesgo mayor en pacientes con enfermedad cardíaca o arritmias.
- Hipopotasemia transitoria (especialmente con altas dosis de agonistas beta2).
- Boca seca, retención urinaria y posible empeoramiento de glaucoma con anticolinérgicos.
- Efectos gastrointestinales, insomnio o toxicidad (náuseas, arritmias, convulsiones) en sobredosis o con la teofilina.
Precaución en pacientes con:
- Enfermedad cardiovascular (isquemia, arritmias).
- Hipertiroidismo, feocromocitoma (estimulantes adrenérgicos).
- Interacciones con fármacos que afectan el metabolismo hepático (ej. inhibidores/inductores de CYP para la teofilina).
Interacciones y contraindicaciones
- Ciertos betabloqueantes (especialmente no selectivos) antagonizan el efecto de los agonistas beta2 y pueden precipitar broncoespasmo.
- Inhibidores de CYP1A2 o CYP3A4 pueden aumentar niveles de teofilina; antibióticos como ciprofloxacino o macrólidos pueden interaccionar.
- Uso concomitante de otros estimulantes simpáticos aumenta riesgo cardiovascular.
Uso en poblaciones especiales
- Niños: preferir inhaladores con espaciador o nebulización según la edad; dosis ajustadas por peso/edad.
- Ancianos: mayor sensibilidad a efectos cardiovasculares y anticolinérgicos; revisar interacciones farmacológicas.
- Embarazo y lactancia: muchos broncodilatadores inhalados (salbutamol, ipratropio) se consideran relativamente seguros; siempre valorar riesgo/beneficio y consultar al especialista.
Consejos prácticos y seguimiento
- Aprender y revisar la técnica inhalatoria: un inhalador mal usado reduce la eficacia.
- Usar un espaciador con MDIs cuando sea posible, sobre todo en niños y ancianos.
- Diferenciar entre fármaco de rescate (SABA) y de mantenimiento (LABA, LAMA); no sustituir mantenimiento por rescate.
- Monitorizar control de síntomas, uso de rescates y función pulmonar (espirometría o medidor de flujo máximo) para ajustar tratamiento.
- Informar sobre efectos adversos y revisar medicación concomitante que pueda interaccionar.
Conclusión
Los broncodilatadores son herramientas esenciales en el manejo del asma, la EPOC y otras condiciones con componente obstructivo. Su elección debe individualizarse según la gravedad, la edad, comorbilidades y la respuesta clínica. Combinados con medidas no farmacológicas y, cuando proceda, con corticoides inhalados u otros tratamientos, mejoran síntomas, funcionalidad y calidad de vida. Siempre conviene seguir las indicaciones médicas y realizar revisiones periódicas para optimizar la terapia y reducir riesgos.