La privación del sueño es la condición de no tener suficiente sueño. Esta condición afecta al cerebro y a su función cognitiva. La condición puede ser crónica o aguda. Paradójicamente, la privación del sueño puede utilizarse para tratar ciertos trastornos, como la depresión clínica. La privación del sueño también se ha utilizado como una forma de tortura. Múltiples factores pueden causar o contribuir a la privación del sueño, entre ellos la falta de higiene del sueño, las elecciones de estilo de vida, las obligaciones laborales, los trastornos del sueño y otras condiciones médicas. La privación del sueño puede estar causada por otros trastornos del sueño o afecciones médicas. Por ejemplo, la apnea del sueño, un trastorno respiratorio que induce decenas de despertares nocturnos, puede dificultar tanto la duración como la calidad del sueño. Otros problemas médicos o mentales, como el dolor o el trastorno de ansiedad general, pueden interferir en la calidad y la cantidad del sueño.
En general, la privación del sueño puede provocar:
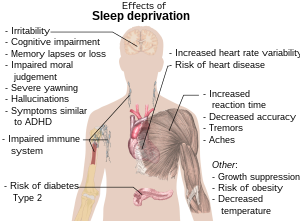
Consecuencias principales
- Déficits cognitivos: disminución de la atención, tiempo de reacción más lento, dificultad para concentrarse y mayor número de errores en tareas complejas. Aparecen los llamados “microsueños” (breves episodios involuntarios de sueño) que incrementan el riesgo de accidentes.
- Alteraciones de la memoria: la consolidación de la memoria se ve afectada, dificultando el aprendizaje y la retención de nueva información.
- Cambios del estado de ánimo: irritabilidad, labilidad emocional, aumento de la ansiedad y mayor riesgo de episodios depresivos.
- Rendimiento laboral y escolar reducido: menor productividad, absentismo y peor desempeño en evaluaciones.
- Riesgos para la salud física: mayor probabilidad de hipertensión, enfermedades cardiovasculares, metabolismo alterado (aumento del apetito, resistencia a la insulina) y mayor riesgo de obesidad y diabetes tipo 2.
- Sistema inmunitario debilitado: mayor susceptibilidad a infecciones y recuperación más lenta de enfermedades.
- Desequilibrios hormonales: alteraciones en hormonas relacionadas con el estrés (cortisol), el apetito (leptina y grelina) y la reparación celular.
- Calidad de vida y esperanza de vida: privaciones crónicas se asocian con peor calidad de vida y, en algunos estudios, con menor esperanza de vida.
Causas comunes
- Higiene del sueño inadecuada: horarios irregulares, exposiciones a pantallas antes de dormir, consumo de cafeína o alcohol en horas cercanas al sueño.
- Elecciones y obligaciones de estilo de vida: turnos nocturnos, trabajo prolongado, cuidado de niños o familiares, estudio intensivo.
- Trastornos del sueño: insomnio, apnea obstructiva del sueño, síndrome de piernas inquietas, narcolepsia u otros.
- Condiciones médicas y dolor crónico: enfermedades que interfieren con el descanso (artritis, reflujo, enfermedades respiratorias).
- Trastornos psiquiátricos: depresión, ansiedad, trastorno bipolar y estrés postraumático suelen alterar el patrón de sueño.
- Medicamentos y sustancias: algunos fármacos, estimulantes (anfetaminas, cocaína), y el consumo excesivo de alcohol o drogas pueden fragmentar o reducir el sueño.
Tipos: aguda vs. crónica
- Privación aguda: falta de sueño durante una o pocas noches (por ejemplo, tras una noche en vela). Provoca somnolencia intensa y deterioro transitorio del rendimiento.
- Privación crónica: déficit sostenido de sueño (dormir consistentemente menos de las horas necesarias). Acumula deuda de sueño y genera efectos más persistentes sobre la salud física y mental.
Evaluación y diagnóstico
Si la falta de sueño afecta la vida diaria, el profesional de la salud puede recomendar:
- Historia clínica y diario del sueño: registrar horarios de sueño y factores que interfieren durante 1–2 semanas.
- Cuestionarios estandarizados: como la escala de somnolencia de Epworth o escalas de insomnio.
- Actigrafía: dispositivo similar a un reloj que mide el movimiento y estima patrones de sueño.
- Polisomnografía: estudio del sueño en laboratorio si se sospechan trastornos específicos (apnea, movimientos periódicos, narcolepsia).
Prevención y tratamiento
- Higiene del sueño: mantener horarios regulares, dormir y despertar a la misma hora, crear un ambiente oscuro, tranquilo y fresco, limitar pantallas y estimulantes antes de acostarse.
- Terapia cognitivo-conductual para el insomnio (TCC-I): primera línea para el insomnio crónico; mejora la calidad del sueño sin dependencias farmacológicas.
- Tratamiento de causas subyacentes: uso de CPAP o dispositivos para la apnea del sueño, manejo del dolor, tratamiento de trastornos psiquiátricos.
- Medicación: en algunos casos cortos y bajo supervisión médica, se usan hipnóticos, ansiolíticos o melatonina; valorar riesgos y beneficios.
- Modificaciones en el estilo de vida: ejercicio regular (no justo antes de dormir), evitar comidas pesadas en la noche, limitar siestas largas y controlar la cafeína.
- Precauciones de seguridad: evitar conducir o manejar maquinaria si hay somnolencia; considerar pausas, compañía o cambios de turno en el trabajo.
Recomendaciones de sueño por edad (valores orientativos)
- Recién nacidos: 14–17 horas
- Bebés (4–12 meses): 12–16 horas (incluidas siestas)
- Niños pequeños (1–2 años): 11–14 horas
- Niños en edad preescolar (3–5 años): 10–13 horas
- Niños en edad escolar (6–12 años): 9–12 horas
- Adolescentes (13–18 años): 8–10 horas
- Adultos (18–64 años): 7–9 horas
- Adultos mayores (65+): 7–8 horas
Cuándo consultar al médico
- Si la somnolencia interfiere con las actividades diarias o causa accidentes.
- Si hay ronquidos fuertes, pausas respiratorias, ahogo nocturno o sueño muy fragmentado (sospecha de apnea).
- Si los problemas de sueño persisten pese a cambios en la higiene del sueño o la vida cotidiana.
- Cuando existen síntomas psiquiátricos concomitantes (depresión, ansiedad) que empeoran con la falta de sueño.
Resumen: La privación del sueño puede ser puntual o persistente y afecta negativamente la función cognitiva, el estado de ánimo y la salud física. Identificar las causas, mejorar la higiene del sueño y tratar trastornos subyacentes son claves para recuperar un sueño reparador y reducir riesgos.

.png)