Pectus excavatum: definición, causas y tratamiento del tórax hundido
Pectus excavatum: definición, causas y tratamientos del tórax hundido. Todo sobre diagnóstico, opciones quirúrgicas y conservadoras para recuperar función y estética.
El pectus excavatum es una condición médica congénita en la que las costillas y el esternón crecen de forma anormal, produciendo un aspecto hundido en el pecho. Esto hace que el tórax parezca haberse hundido sobre sí mismo. También se conoce como "tórax en embudo" o "tazón de pecho". Es la forma más común de deformidad pectus, que se da en aproximadamente 1 de cada 300-400 nacimientos, con una proporción de predominio masculino de 3:1. Aunque el Pectus Excavatum se produce al nacer, a menudo no se desarrolla adecuadamente hasta la adolescencia temprana, cuando el crecimiento es más rápido.
Causas y factores de riesgo
No existe una única causa conocida, pero se aceptan varias influencias:
- Genética: puede darse en familias; hay asociación con síndromes de tejido conectivo como Marfan y, en menor medida, Ehlers‑Danlos.
- Desarrollo anómalo del cartílago costal: el crecimiento excesivo o desordenado del cartílago que conecta las costillas con el esternón empuja éste hacia dentro.
- Factores de crecimiento: empeora con los picos de crecimiento, por eso se hace más evidente en la adolescencia.
- Asociación con otras alteraciones: a veces aparece junto con escoliosis u otras malformaciones torácicas.
Síntomas
Los síntomas varían según la severidad:
- Estéticos: aspecto hundido del pecho, asimetrías, impacto en la imagen corporal.
- Respiratorios: sensación de falta de aire al hacer ejercicio, menor tolerancia al esfuerzo en casos moderados o severos.
- Cardíacos: en formas muy profundas puede haber compresión o desplazamiento del corazón, palpitaciones o intolerancia al ejercicio.
- Dolor o molestias: dolor torácico o sensibilidad en la zona anterior del pecho.
- Psicológicos: ansiedad, baja autoestima o evitación de actividades sociales por la apariencia.
Diagnóstico
El diagnóstico parte de la historia clínica y la inspección física; se confirman y cuantifican con pruebas:
- Exploración física: observación de la depresión esternal y posibles asimetrías.
- Radiografía de tórax: para valorar estructura ósea y cardiomediastino.
- Tomografía computarizada (TC) o resonancia (RM): permiten medir la profundidad y calcular el índice de Haller (diámetro transversal del tórax dividido por la distancia anteroposterior). Un índice >3,25 suele considerarse indicativo de deformidad significativa.
- Ecocardiograma: si hay sospecha de compresión cardíaca o síntomas cardiovasculares.
- Pruebas de función pulmonar: para valorar si existe afectación respiratoria.
Tratamiento
Las opciones dependen de la edad del paciente, la gravedad, los síntomas y la motivación estética o funcional.
Tratamiento conservador
- Observación: en formas leves sin repercusión funcional, seguimiento periódico.
- Fisioterapia y ejercicio: programas de fortalecimiento del tórax y postura, ejercicios respiratorios y de espalda que pueden mejorar la apariencia y la función respiratoria.
- Vacuum bell (campana de vacío): dispositivo no quirúrgico que crea succión sobre el esternón y puede corregir deformidades moderadas especialmente en niños y adolescentes con tórax flexible. Requiere uso frecuente y seguimiento médico.
- Soporte psicológico: terapia cuando existe impacto emocional o problemas de autoestima.
Tratamiento quirúrgico
Recomendado cuando existe compromiso funcional significativo, deformidad severa o gran repercusión psicológica. Las técnicas principales:
- Procedimiento de Nuss (mínimamente invasivo): se introduce por pequeñas incisiones una barra metálica curva bajo el esternón y se gira para elevar el pecho. Es frecuente en niños y adolescentes por su menor agresividad. La barra se deja habitualmente entre 2 y 4 años y luego se retira.
- Procedimiento de Ravitch (reparación abierta): resección de cartílagos costales deformados y reposicionamiento del esternón; puede ser necesario en deformidades muy asimétricas o recurrentes.
Ambos procedimientos pueden combinarse con técnicas adicionales según la anatomía. La decisión la toma el equipo multidisciplinar (cirujano torácico o pediátrico, cardiólogo, neumólogo y fisioterapeuta) y el paciente/familia.
Riesgos y complicaciones
- Dolor postoperatorio (habitualmente controlable con medicación y medidas analgésicas).
- Infección de la herida o del material implantado.
- Neumotórax o lesión pulmonar durante la intervención.
- Desplazamiento o rotación de la barra (en Nuss), que puede requerir corrección.
- Riesgo muy poco frecuente de lesión cardiaca o grandes vasos durante la cirugía.
Cuándo consultar al médico
- Si la deformidad progresa o genera molestias estéticas importantes.
- Si aparecen síntomas respiratorios (falta de aire, fatiga con el ejercicio) o palpitaciones.
- Cuando existe deterioro de la autoestima o problemas psicosociales relacionados con la apariencia.
- Para valorar opciones no quirúrgicas en niños y adolescentes (vacuum bell, fisioterapia) o para planificar una intervención en caso necesario.
Pronóstico
En general el pronóstico es bueno. Muchas personas con pectus excavatum leve viven sin limitaciones funcionales. La corrección (quirúrgica o con vacuum bell) suele mejorar la apariencia y, en pacientes con afectación funcional, puede mejorar la capacidad respiratoria y la tolerancia al ejercicio. La intervención temprana en pacientes con deformidades progresivas o con repercusión funcional/psicológica ofrece mejores resultados a largo plazo.
Recomendaciones prácticas
- Realizar evaluación especializada si la deformidad causa síntomas o preocupación estética importante.
- Considerar fisioterapia y programas de fortalecimiento de la musculatura torácica y postural como primera medida en casos leves a moderados.
- Informarse sobre ventajas y riesgos de las opciones quirúrgicas; buscar un equipo con experiencia en pectus excavatum.
- Atender el aspecto psicológico: la imagen corporal es relevante; el apoyo psicológico puede ser clave antes y después del tratamiento.
Si desea información adaptada a un caso concreto (edad, sintomatología, resultados de pruebas), consulte con un especialista en cirugía torácica o pediátrica para un plan individualizado.
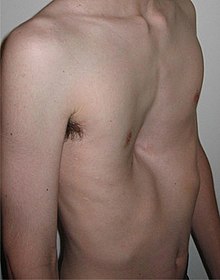
Un caso grave
Causa
Los médicos no saben por qué algunas personas tienen la abolladura. Creen que puede estar causada por un gen defectuoso de los padres. También está relacionada con síndromes (enfermedades) que afectan a otras partes del cuerpo.
Números
El pectus excavatum se da en aproximadamente 1 de cada 300-400 niños, y la mayoría de los casos son varones.
Tratamiento no invasivo
Ventosa
Para fijar el pectus excavatum se puede utilizar una campana de vacío, también llamada ventosa. La ventosa se coloca en el tórax y se extrae todo el aire: así se levanta el tórax. Este procedimiento no invasivo promete ser una cura permanente para el pectus excavatum. El tratamiento debe continuar durante dos años tras la aparición de la corrección.

Una campana de vacío
Cirugía
La abolladura puede ser arreglada por un médico. Las siguientes son formas quirúrgicas alternativas de arreglar el pecho:
Procedimiento Nuss
El procedimiento de Nuss fue creado por el doctor Nuss de Norfolk en Virginia. Se coloca una barra de metal en el pecho; la barra sostiene el pecho.
Ravitch
La técnica de Ravitch es de los años 50. Consiste en cortar una parte del tórax, colocar una barra en el tórax y hacer que el hueso vuelva a crecer. La mayoría de los médicos no utilizan el Ravitch porque provoca mucha pérdida de sangre.
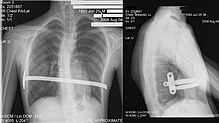
Una imagen de rayos X
Buscar dentro de la enciclopedia